بواسیر داخلی: از نشانههای ظاهری و بالینی تا درمان
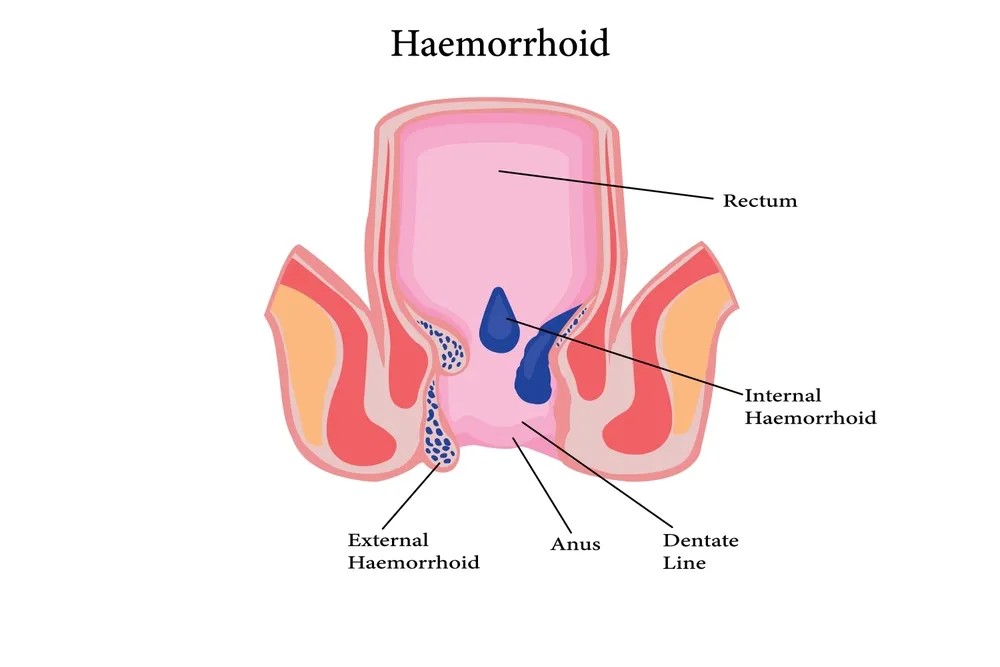
بواسیر داخلی یا هموروئید داخلی یکی از شایعترین اختلالات ناحیه آنورکتال است که در اثر گشاد شدن و التهاب شبکههای وریدی داخل کانال مقعد ایجاد میشود. برخلاف بواسیر خارجی که در اطراف دهانه مقعد قابل مشاهده است، بواسیر داخلی معمولاً در قسمتهای بالاتر کانال مقعد شکل میگیرد و به همین دلیل ممکن است برای مدت طولانی بدون علامت باقی بماند یا علائم آن با بیماریهای گوارشی دیگر اشتباه گرفته شود.
نشانههای بواسیر داخلی بسته به شدت و درجه بیماری میتوانند متنوع باشند. در مراحل ابتدایی، فرد ممکن است تنها با خونریزی بدون درد هنگام اجابت مزاج مواجه شود؛ این خونریزی معمولاً به صورت قطرهای و روی سطح مدفوع یا در کاسه توالت مشاهده میشود. در این مرحله به دلیل عدم وجود گیرندههای درد در ناحیه مخاطی، بیمار احساس ناراحتی یا درد ندارد.
با پیشرفت بیماری و افزایش فشار وریدی، علائم بیشتری ظاهر میشوند. احساس پری یا وجود یک توده در ناحیه مقعد، خارش، ترشح مخاطی، و گاهی بیرونزدگی بواسیر در هنگام دفع از دیگر نشانههای بالینی مهم هستند. در درجات بالاتر (گرید ۳ و ۴)، بیرونزدگی بواسیر ممکن است به صورت دائمی باقی بماند و بیمار نیاز به استفاده از دست برای بازگرداندن آن به داخل داشته باشد یا حتی برگشتپذیر نباشد.
در برخی موارد پیشرفته، بواسیر داخلی میتواند منجر به درد، التهاب ثانویه، عفونت، یا انسداد مدفوع شود که نیاز به بررسی و مداخله فوری پزشکی دارد. همچنین، نشت مداوم مخاط و تحریک پوست اطراف مقعد ممکن است باعث خارش شدید و التهاب پوستی مزمن شود که کیفیت زندگی فرد را تحت تأثیر قرار میدهد.
تشخیص دقیق بواسیر داخلی تنها با معاینه فیزیکی، آنوسکوپی یا رکتوسکوپی توسط پزشک متخصص امکانپذیر است، چرا که تشابه علائم آن با برخی بیماریهای جدیتر نظیر شقاق مقعدی یا حتی تومورهای رکتال میتواند منجر به تأخیر در درمان یا خطای تشخیص شود.
در نهایت، شناخت زودهنگام و دقیق نشانههای ظاهری و بالینی بواسیر داخلی نقش مهمی در پیشگیری از پیشرفت بیماری و انتخاب بهترین روش درمانی دارد. توصیه میشود افراد در صورت مشاهده هرگونه علائم مشکوک در ناحیه مقعد، بدون تاخیر به پزشک مراجعه نمایند تا روند تشخیص و درمان به صورت علمی و اصولی انجام شود.
دلایل ایجاد بواسیر داخلی و درد ناشی از آن
بواسیر داخلی یکی از بیماریهای رایج ناحیه مقعد و راستروده است که بهواسطهی گشادشدگی، التهاب و نارسایی عروق وریدی در ناحیه تحتانی رکتوم ایجاد میشود. این اختلال معمولاً به مرور زمان و در نتیجه فشارهای مکرر یا مزمن در ناحیه مقعد شکل میگیرد. شناخت دلایل اصلی بروز این بیماری میتواند نقش مهمی در پیشگیری، کنترل و درمان موثر آن ایفا کند.
یکی از مهمترین عوامل زمینهساز بواسیر داخلی، یبوست مزمن است. در شرایطی که دفع مدفوع با سختی و فشار همراه باشد، عضلات و بافتهای پشتیبان اطراف کانال مقعد تحت کشش قرار میگیرند. این فشار باعث ایجاد اختلال در بازگشت خون وریدی و تورم تدریجی بالشتکهای هموروئیدی میشود. به همین ترتیب، استفاده بیش از حد از نیروی فشاری در هنگام اجابت مزاج، بهویژه در افراد با الگوهای غذایی کمفیبر، یکی از علل مهم ایجاد هموروئید داخلی تلقی میشود.
نشستن طولانیمدت نیز از دیگر عوامل موثر در بروز این بیماری است. افرادی که به دلیل شرایط شغلی یا سبک زندگی، ساعتهای متوالی در وضعیت نشسته قرار دارند، مستعد کاهش جریان خون در ناحیه لگن هستند؛ عاملی که میتواند با افزایش فشار وریدی، به بروز یا تشدید بواسیر منجر شود.
افزایش فشار داخل شکمی نیز یکی دیگر از مکانیسمهای فیزیولوژیکی مؤثر در ایجاد بواسیر داخلی است. این وضعیت میتواند در نتیجهی بارداری، چاقی، بلند کردن اجسام سنگین یا حتی سرفههای مزمن بهوجود آید. فشار داخلی بالا، بهطور مستقیم موجب اختلال در جریان خون مویرگی ناحیه مقعد شده و فرایند التهاب و تورم وریدها را تسریع میکند.
در کنار این عوامل، برخی بیماریهای کبدی مانند سیروز کبدی نیز ممکن است به دلیل ایجاد فشار پورتال بالا (portal hypertension)، در بروز یا تشدید هموروئید موثر باشند. همچنین، تغییرات هورمونی و افزایش حجم خون در دوران بارداری، از جمله فاکتورهای مرتبط با بروز بواسیر داخلی در زنان باردار بهشمار میرود.
با اینکه بواسیر داخلی در مراحل اولیه بدون درد است، اما با پیشرفت بیماری و بهویژه در گریدهای بالاتر، درد بهعنوان یکی از علائم بالینی آزاردهنده ظاهر میشود. درد در بواسیر داخلی زمانی رخ میدهد که گرههای هموروئیدی بیرونزده دچار گیر افتادگی، التهاب، یا ترومبوز شوند. در این حالت، تورم بیش از حد یا انسداد جریان خون در عروق هموروئیدی، منجر به تحریک گیرندههای درد و ایجاد احساس ناراحتی شدید در ناحیه مقعد میشود. همچنین، درگیری پوست اطراف مقعد به دنبال ترشح یا عفونت ثانویه، میتواند به درد سوزشی، احساس سنگینی یا خارش شدید منجر گردد.
نکته قابل توجه آن است که شدت درد هموروئید داخلی، لزوماً با درجه پیشرفت بیماری رابطه مستقیم ندارد و در برخی موارد، حتی گریدهای پایین نیز میتوانند در اثر عوامل تحریککننده مانند اسهال مزمن یا سرفههای شدید، منجر به درد شوند.
در مجموع، شناسایی و کنترل عوامل زمینهساز بواسیر داخلی نقش کلیدی در پیشگیری و کاهش عوارض این بیماری دارد. رعایت رژیم غذایی سرشار از فیبر، مصرف کافی مایعات، تحرک بدنی منظم، اجتناب از فشار در هنگام دفع، و درمان بیماریهای زمینهای از جمله مهمترین راهکارهای پیشگیرانه بهشمار میروند. در صورت بروز علائم دردناک یا پیشرونده، مراجعه به پزشک و آغاز درمان مناسب، از پیشرفت بیماری و عوارض احتمالی جلوگیری خواهد کرد.
انواع و درجهبندی بواسیر داخلی
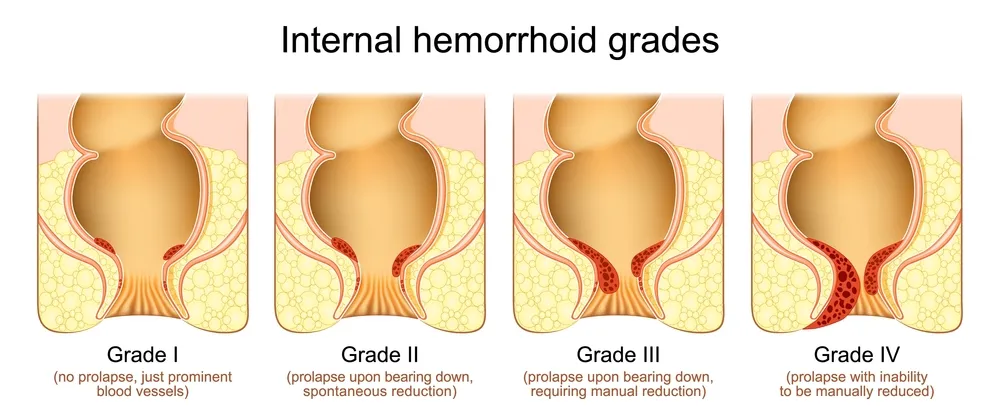
بواسیر داخلی یا هموروئید داخلی، یکی از بیماریهای شایع ناحیه مقعد و رکتوم است که در اثر گشاد شدگی، التهاب و اتساع وریدهای زیر مخاطی داخل کانال مقعد به وجود میآید. این بیماری بر اساس موقعیت، شدت علائم و میزان بیرونزدگی بافت هموروئیدی، به انواع مختلف و درجات گوناگون تقسیمبندی میشود. شناخت دقیق این تقسیمبندیها برای انتخاب روش درمان مناسب، پیشآگهی بیماری و ارزیابی میزان پیشرفت آن اهمیت بسزایی دارد.
از نظر کلی، بواسیر به دو نوع اصلی تقسیم میشود: بواسیر داخلی و بواسیر خارجی. در نوع داخلی، وریدهای درگیر در قسمت فوقانی کانال مقعد (بالای خط دندانهای) قرار دارند و معمولاً در مراحل اولیه، به دلیل نبود گیرندههای درد در این ناحیه، علائمی نظیر درد احساس نمیشود. با این حال، در صورت پیشرفت بیماری، علائم قابل توجهتری مانند خونریزی، خارش، ترشح مخاطی و بیرونزدگی بواسیر بروز میکند.
درجهبندی بواسیر داخلی
در علم پزشکی، برای طبقهبندی شدت بواسیر داخلی، سیستمی چهار درجهای (گرید ۱ تا ۴) تعریف شده است که در تشخیص و تصمیمگیری درمانی توسط پزشکان بسیار کاربرد دارد:
گرید ۱ (درجه یک)
در این مرحله، بالشتکهای هموروئیدی دچار تورم خفیف شدهاند، اما هیچ بیرونزدگی از مقعد مشاهده نمیشود. معمولترین علامت این مرحله خونریزی بدون درد در هنگام دفع مدفوع است. این مرحله معمولاً با اصلاح رژیم غذایی، افزایش مصرف فیبر و درمانهای محافظهکارانه قابل کنترل است.
گرید ۲ (درجه دو)
در این مرحله، بواسیر داخلی در هنگام اجابت مزاج دچار پرولاپس (بیرونزدگی) موقتی میشود اما بهصورت خودبهخود به داخل بازمیگردد. علاوه بر خونریزی، بیمار ممکن است احساس ناراحتی یا پری در ناحیه مقعد را تجربه کند. درمان در این مرحله میتواند شامل درمانهای دارویی، تغییر سبک زندگی و در برخی موارد، روشهای غیرجراحی مانند اسکلروتراپی یا باند کشی باشد.
گرید ۳ (درجه سه)
در این مرحله، بواسیر داخلی به هنگام دفع مدفوع یا انجام فعالیتهای فیزیکی دچار بیرونزدگی شده و نیاز به کمک دست برای بازگرداندن به داخل دارد. این وضعیت ممکن است با درد، خارش، التهاب و ترشح مخاطی همراه باشد. درمان در گرید سه معمولاً شامل مداخلات تخصصیتر مانند لیزر درمانی، باندگذاری یا در موارد خاص، جراحی میشود.
گرید ۴ (درجه چهار)
پیشرفتهترین و شدیدترین مرحله بواسیر داخلی است که در آن، پرولاپس دائمی بوده و حتی با کمک دست نیز قابل بازگشت نیست. در این حالت، معمولاً بافت بواسیر دچار التهاب، تورم شدید، ترومبوز یا حتی نکروز میشود. بیمار ممکن است درد مداوم، خونریزی شدید و اختلال در اجابت مزاج را تجربه کند. در این مرحله، جراحی هموروئیدکتومی اغلب تنها گزینه درمانی موثر محسوب میشود.
اهمیت درجهبندی در انتخاب روش درمان
تعیین دقیق درجه بواسیر داخلی نقش مهمی در انتخاب نوع درمان دارد. در مراحل ابتدایی، تغییرات ساده در رژیم غذایی و سبک زندگی به همراه استفاده از داروهای موضعی یا خوراکی کافی است. در مقابل، در گریدهای پیشرفتهتر، مداخلات تهاجمیتر نظیر لیزر یا جراحی ممکن است اجتنابناپذیر باشد.
افزون بر این، توجه به تفاوتهای فردی، شرایط فیزیولوژیک، سابقه بیماری، و پاسخ به درمانهای قبلی از عوامل مهم در تصمیمگیری بالینی است. همچنین، تاخیر در مراجعه به پزشک و عدم درمان بهموقع میتواند منجر به پیشرفت درجات بیماری و افزایش احتمال بروز عوارضی مانند خونریزی مزمن، کمخونی، عفونت و ناتوانی در کنترل اجابت مزاج گردد.
ویژگیهای بواسیر داخلی گرید یک
بواسیر داخلی گرید یک (درجه ۱)، خفیفترین و ابتداییترین مرحله از بیماری هموروئید داخلی محسوب میشود که معمولاً بدون علامت یا با نشانههای بسیار خفیف همراه است. در این مرحله، گشادشدگی وریدهای زیر مخاطی داخل کانال مقعد آغاز میشود، اما هنوز ساختار بالشتکهای هموروئیدی دچار بیرونزدگی یا پرولاپس نشدهاند. به همین دلیل، اغلب بیماران در این مرحله از وجود بیماری بیاطلاع هستند و تنها در صورت مشاهده خونریزی یا انجام کولونوسکوپی بهطور تصادفی، متوجه وجود هموروئید میشوند.
شایعترین علامت در بواسیر گرید یک، خونریزی بدون درد در زمان اجابت مزاج است. این خون ممکن است بهصورت رگههایی روی مدفوع، قطرهای در کاسه توالت یا هنگام پاک کردن با دستمال مشاهده شود. از آنجا که در ناحیه مخاطی داخلی کانال مقعد گیرندههای درد بسیار اندک هستند، معمولاً فرد در این مرحله احساس درد، سوزش یا ناراحتی خاصی ندارد.
از نظر پاتوفیزیولوژیک، در گرید یک، فشارهای مزمن ناشی از یبوست، نشستن طولانیمدت، بارداری یا فعالیتهای سنگین باعث تجمع خون در عروق وریدی مقعد شده و به مرور زمان منجر به اتساع دیوارههای وریدی و شروع التهاب میشود. این وضعیت بدون مداخله و در صورت تداوم عوامل زمینهساز، به درجات بالاتر بیماری منجر خواهد شد.
تشخیص بواسیر داخلی درجه ۱ اغلب با استفاده از معاینه دیجیتال، آنوسکوپی یا رکتوسکوپی توسط پزشک متخصص انجام میشود. با توجه به خفیف بودن وضعیت، معمولاً درمان در این مرحله غیرجراحی بوده و شامل مجموعهای از تغییرات سبک زندگی مانند افزایش مصرف فیبر، نوشیدن آب کافی، اصلاح الگوی دفع و فعالیت بدنی منظم است. همچنین در برخی موارد، استفاده از داروهای موضعی یا خوراکی به منظور کاهش التهاب و بهبود عملکرد عروق توصیه میشود.
پیشآگاهی در گرید یک بسیار خوب است و در صورت تشخیص زودهنگام و پیروی از توصیههای درمانی، احتمال پیشرفت بیماری به مراحل بالاتر به میزان قابل توجهی کاهش مییابد.
مشخصات بواسیر داخلی درجه دو
بواسیر داخلی درجه دو (گرید ۲) مرحلهای پیشرفتهتر از هموروئید داخلی است که در آن بالشتکهای هموروئیدی در اثر فشارهای داخلی و نارسایی عروقی، دچار بیرونزدگی موقت (پرولاپس) به هنگام اجابت مزاج میشوند، اما این بیرونزدگی بهصورت خودبهخود و بدون کمک دست به داخل مقعد بازمیگردد.
از جمله بارزترین علائم این مرحله میتوان به خونریزی هنگام دفع مدفوع، احساس ناراحتی یا پری در ناحیه مقعد، خارش، ترشح مخاطی و گاه احساس وجود یک توده زودگذر اشاره کرد. خونریزی معمولاً بهصورت قطرهای یا رگهای بوده و پس از دفع مدفوع ظاهر میشود. برخلاف گرید یک، در گرید دو برخی بیماران ممکن است احساس سوزش، التهاب یا خارش را نیز تجربه کنند، بهویژه در صورت تحریک پوست اطراف مقعد توسط ترشحات مخاطی.
از منظر پاتوفیزیولوژیک، در بواسیر گرید ۲، افزایش فشار داخل شکمی ناشی از عوامل مزمنی مانند یبوست، چاقی، بارداری یا سرفههای طولانیمدت، سبب کشش بیشتر بر ساختارهای هموروئیدی شده و پرولاپس موقتی ایجاد میکند. در این مرحله، سیستم تعلیق بافت هموروئیدی بهتدریج تضعیف شده و در صورت عدم درمان، زمینه را برای پیشرفت به گریدهای بالاتر فراهم میکند.
تشخیص بواسیر گرید دو نیازمند معاینه دقیق توسط پزشک متخصص گوارش یا جراح عمومی است. آنوسکوپی ابزار اصلی در ارزیابی بالینی این مرحله محسوب میشود. همچنین ممکن است بسته به علائم بیمار، اقدامات تکمیلی برای رد سایر بیماریهای روده بزرگ از جمله پولیپها یا زخمها صورت گیرد.
درمان بواسیر داخلی درجه ۲ معمولاً ترکیبی از مداخلات محافظهکارانه و درمانهای نیمهتهاجمی است. در کنار تغییر سبک زندگی، رژیم غذایی پرفیبر و مصرف داروهای موضعی، روشهایی نظیر باندگذاری با کش لاستیکی (Rubber Band Ligation)، اسکلروتراپی (تزریق ماده تحریککننده) یا اینفرارد کواگولیشن (انعقاد با اشعه مادون قرمز) میتوانند به بهبود علائم و پیشگیری از پیشرفت بیماری کمک کنند.
پیشآگاهی در گرید ۲، در صورت درمان صحیح، بسیار مطلوب است و بسیاری از بیماران با پیروی از توصیههای درمانی و پیگیری منظم پزشکی، از ورود به مراحل پیشرفتهتر اجتناب میکنند.
علائم هموروئید داخلی گرید سه
هموروئید داخلی گرید سه (درجه ۳) مرحلهای پیشرفته از بیماری بواسیر داخلی محسوب میشود که در آن، اختلال در عملکرد عروق و ساختارهای نگهدارنده بالشتکهای هموروئیدی به حدی پیشرفت کرده است که پرولاپس یا بیرونزدگی دائمیتری نسبت به درجات پیشین رخ میدهد. در این وضعیت، بافت هموروئیدی نهتنها در زمان اجابت مزاج، بلکه در فعالیتهای روزمره مانند نشستن طولانی، ایستادن زیاد، یا حتی بلند کردن اجسام سبک نیز از مقعد خارج شده و برای بازگشت به موقعیت طبیعی نیاز به کمک دست دارد.
یکی از مشخصههای بارز گرید ۳، بیرونزدگی مشهود و پایدار هموروئید پس از دفع است. این پرولاپس اغلب با احساس وجود یک توده نرم در ناحیه مقعد همراه بوده و ممکن است فرد هنگام نشستن یا راه رفتن دچار احساس فشار، ناراحتی یا سوزش شود. بافت بیرونزده معمولاً دچار التهاب بوده و در صورت تماس با لباس یا تحریک مکانیکی، میتواند منبع خارش و ترشح شود.
خونریزی گاهبهگاه نیز از علائم شایع در این مرحله است. این خونریزی ممکن است بهصورت لکهای روی لباس زیر، یا هنگام دفع مدفوع به شکل قطرات روشن ظاهر شود. در مواردی که هموروئید دچار گیر افتادگی (strangulation) یا ترومبوز (لخته خونی) شود، شدت درد بهطور چشمگیری افزایش یافته و نیاز به مداخلات فوری پیدا میکند.
از دیگر علائم هموروئید داخلی گرید سه میتوان به موارد زیر اشاره کرد:
- احساس فشار یا پری مداوم در ناحیه مقعد
- خارش شدید یا احساس سوزش بهویژه پس از اجابت مزاج
- ترشح مخاطی از کانال مقعد که ممکن است باعث تحریک پوست اطراف شود
- بوی ناخوشایند ناشی از ترشحات یا التهاب مزمن
احساس ناراحتی یا توده در حین نشستن، راه رفتن یا فعالیت بدنی معمول
از آنجایی که در این مرحله بافت هموروئیدی بیشتر در معرض تماس با محیط خارجی قرار میگیرد، خطر عفونت، زخم و التهاب پوستی ثانویه بهطور قابل توجهی افزایش مییابد. در برخی بیماران، این التهاب میتواند منجر به درماتیت ناحیه پریآنال یا حتی ایجاد آبسههای کوچک شود.
تشخیص دقیق هموروئید گرید ۳ توسط پزشک متخصص از طریق معاینه بالینی، آنوسکوپی یا رکتوسکوپی انجام میشود. در موارد مشکوک یا دارای علائم مزمن، ممکن است بررسیهای تکمیلی برای رد بیماریهای جدیتر مانند سرطان رکتوم یا بیماریهای التهابی روده نیز ضروری باشد.
درمان هموروئید داخلی درجه ۳ اغلب نیازمند مداخلات تخصصی و فراتر از درمانهای خانگی یا دارویی است. روشهایی مانند درمان با لیزر (لیزر ئیدکتومی)، باندگذاری کشی مقاومتر یا در صورت لزوم، جراحی هموروئیدکتومی میتوانند بسته به وضعیت بالینی بیمار، توسط پزشک انتخاب شوند. گاهی اوقات درمان ترکیبی برای رسیدن به نتیجه مطلوب توصیه میشود.
در نهایت، عدم درمان بهموقع هموروئید داخلی گرید سه میتواند منجر به مزمن شدن بیماری، بروز عوارض شدیدتر، و در برخی موارد کاهش کیفیت زندگی بیمار شود. از این رو، مراجعه زودهنگام به پزشک متخصص، پیگیری درمان و اصلاح سبک زندگی، از اولویتهای اساسی در مدیریت این مرحله از بیماری به شمار میرود.
پیشرفت بیماری در گرید چهار بواسیر داخلی
بواسیر داخلی گرید چهار (درجه ۴) پیشرفتهترین، مزمنترین و اغلب دردناکترین مرحله از بیماری هموروئید داخلی است که در آن، بافتهای وریدی دچار گشاد شدگی شدید، التهاب مداوم و ناتوانی کامل در بازگشت به داخل کانال مقعد میشوند. در این وضعیت، بالشتکهای هموروئیدی بهطور دائمی از ناحیه مقعد بیرون زدهاند و حتی با استفاده از فشار دستی نیز به داخل باز نمیگردند. این مرحله از بیماری بهوضوح نشانهای از نارسایی کامل سیستم نگهدارنده هموروئید و ضعف شدید در بافت همبند نگهدارنده آن است.
پیشرفت بیماری به گرید چهار معمولاً حاصل عدم تشخیص یا عدم درمان مناسب در مراحل قبلی است. عواملی مانند یبوست مزمن، نشستن طولانیمدت، زور زدن مکرر در زمان اجابت مزاج، بارداریهای متعدد، چاقی مفرط و بیتحرکی نقش عمدهای در تسریع این روند دارند. در برخی بیماران، با وجود درمانهای محافظهکارانه، بافت هموروئیدی بهدلیل آسیبدیدگی شدید یا استعداد ژنتیکی، همچنان رو به وخامت میگذارد و به مرحله پرولاپس غیرقابل برگشت میرسد.
- از جمله علائم بارز هموروئید گرید چهار میتوان به موارد زیر اشاره کرد:
- بیرونزدگی دائمی تودههای هموروئیدی از ناحیه مقعد
- درد شدید و مداوم، بهویژه هنگام نشستن یا راه رفتن
- خونریزی مکرر یا حتی شدید، بهویژه در هنگام دفع
- التهاب، خارش و سوزش مزمن اطراف مقعد
- ترشح مخاطی یا چرکی به دلیل تحریک یا عفونت ثانویه
- احساس سنگینی یا فشار در ناحیه رکتوم
- گاهی ایجاد زخم، نکروز یا ترومبوز هموروئیدی به دلیل انسداد جریان خون
یکی از عوارض جدی گرید ۴، گیر افتادگی (strangulation) هموروئید است. در این حالت، بافت بیرونزده دچار اختلال در گردش خون شده، تغییر رنگ میدهد (ارغوانی یا سیاه) و در صورت عدم مداخله سریع، ممکن است به نکروز یا مرگ بافتی بینجامد. این وضعیت نهتنها بسیار دردناک است، بلکه میتواند به آبسه، فیستول، عفونت سیستمیک یا سپسیس منجر شود که نیاز به درمان اورژانسی دارد.
در این مرحله، درمانهای خانگی یا دارویی تقریباً بیاثرند و تنها راهحلهای موثر، درمانهای تهاجمی جراحی یا لیزری هستند. رایجترین روش درمان در گرید چهار، هموروئیدکتومی باز یا بسته است که در آن بافتهای هموروئیدی آسیبدیده بهطور کامل برداشته میشوند. روشهای کمتهاجمی مانند لیزر هموروئیدکتومی نیز در مراکز مجهز و توسط متخصصان با تجربه، در برخی بیماران قابل اجرا هستند و مزایایی مانند درد کمتر، زمان بهبودی سریعتر و کاهش خونریزی پس از عمل دارند.
پیشآگاهی در گرید چهار وابسته به سرعت مداخله درمانی و وضعیت کلی سلامت بیمار است. با وجود اینکه درمان موفقیتآمیز در این مرحله ممکن است، اما فرایند بهبودی طولانیتر بوده و نیازمند مراقبتهای بعد از عمل، رعایت رژیم غذایی خاص، حفظ بهداشت ناحیه مقعد و پیگیری منظم پزشکی است.
در نهایت، گرید چهار بواسیر داخلی مرحلهای است که نهتنها عملکرد طبیعی مقعد را مختل میکند، بلکه تأثیرات قابل توجهی بر کیفیت زندگی، روان بیمار و حتی فعالیتهای اجتماعی او میگذارد. از اینرو، آگاهی عمومی، مراجعه بهموقع به پزشک و جدی گرفتن علائم اولیه هموروئید از اهمیت حیاتی برخوردار است تا از پیشرفت بیماری به این مرحله جلوگیری شود.
روشهای درمان قطعی بواسیر داخلی تحت نظر پزشک
بواسیر داخلی یا هموروئید داخلی یکی از شایعترین بیماریهای ناحیه آنورکتال است که بسته به شدت و درجه پیشرفت آن، میتواند طیف گستردهای از درمانها را شامل شود. اگرچه در مراحل ابتدایی، مداخلات محافظهکارانه و تغییرات سبک زندگی ممکن است علائم را بهطور موقت کنترل کنند، اما در موارد متوسط تا پیشرفته، نیاز به درمان قطعی و تخصصی تحت نظر پزشک اجتنابناپذیر خواهد بود. هدف اصلی از این مداخلات، حذف یا کاهش دائم بافت هموروئیدی، رفع علائم بالینی آزاردهنده و پیشگیری از عوارض احتمالی است.
درمان قطعی بواسیر داخلی به عوامل مختلفی مانند درجه بیماری (گرید ۱ تا ۴)، شدت علائم، وجود عوارضی مانند خونریزی یا ترومبوز، وضعیت عمومی سلامت بیمار، و پاسخ به درمانهای قبلی بستگی دارد. پزشک متخصص پس از معاینه بالینی، آنوسکوپی یا رکتوسکوپی، مناسبترین روش درمانی را برای هر بیمار انتخاب میکند. در ادامه، مهمترین روشهای قطعی درمان بواسیر داخلی را بررسی میکنیم:
۱. باندگذاری هموروئید (Rubber Band Ligation)
یکی از پرکاربردترین روشهای غیرجراحی برای درمان قطعی هموروئیدهای گرید ۱ و ۲ محسوب میشود. در این روش، یک حلقه لاستیکی کوچک بهوسیله دستگاه مخصوص به پایه بالشتک هموروئیدی بسته میشود تا جریان خون آن قطع شده و در عرض چند روز، بافت هموروئیدی بهصورت طبیعی خشک شده و بیفتد. این روش معمولاً بدون نیاز به بیهوشی انجام میشود و دوران نقاهت کوتاهی دارد.
۲. اسکلروتراپی (Sclerotherapy)
در این روش، یک محلول شیمیایی تحریککننده مستقیماً به داخل بافت هموروئیدی تزریق میشود که باعث فیبروز و انسداد رگهای خونی در آن ناحیه میشود. اسکلروتراپی بیشتر در موارد هموروئید گرید ۱ و ۲ مؤثر است و بهدلیل کمتهاجمی بودن، برای بیماران مسن یا افرادی که قادر به انجام جراحی نیستند، گزینه مناسبی محسوب میشود.
۳. درمان با لیزر (Laser Hemorrhoidoplasty)
یکی از روشهای نوین، کمتهاجمی و بسیار مؤثر برای درمان بواسیر داخلی در گریدهای ۲ و ۳، استفاده از لیزر پرتوان پزشکی است. در این روش، انرژی لیزر بهطور دقیق به داخل بافت هموروئیدی تابانده میشود و باعث انقباض عروق، کاهش حجم بافت، رفع التهاب و قطع خونرسانی غیرطبیعی میگردد. لیزر نسبت به روشهای سنتی، خونریزی کمتر، درد ناچیزتر و زمان بهبودی کوتاهتری دارد و معمولاً بهصورت سرپایی قابل انجام است.
۴. هموروئیدکتومی (Hemorrhoidectomy)
این روش، رایجترین و در عین حال قطعیترین گزینه درمانی برای بواسیر داخلی گرید ۳ و ۴ است. در هموروئیدکتومی، بافت هموروئیدی ملتهب بهطور کامل برداشته میشود. این عمل ممکن است بهصورت باز، بسته یا با کمک لیزر انجام شود. هرچند که دوران نقاهت طولانیتری دارد و ممکن است درد بیشتری ایجاد کند، اما میزان بازگشت بیماری پس از انجام این روش بسیار پایین است و به همین دلیل بهعنوان درمان طلایی در هموروئیدهای پیشرفته در نظر گرفته میشود.
۵. هموروئیدوپکسی با استاپلر (Stapled Hemorrhoidopexy)
این تکنیک جراحی نسبتاً جدید برای درمان هموروئید داخلی گرید ۲ تا ۳ مورد استفاده قرار میگیرد. در این روش، با استفاده از دستگاه استاپلر حلقهای، بخش بیرونزده هموروئید به موقعیت اولیه بازگردانده شده و عروق تغذیهکننده آن قطع میگردد. این روش در مقایسه با هموروئیدکتومی سنتی، درد کمتری دارد و دوران نقاهت آن کوتاهتر است، ولی در گرید ۴ کمتر استفاده میشود.
۶. داپلر هموروئید آرتری لیگیشن (Doppler-Guided Hemorrhoidal Artery Ligation – DG-HAL)
در این روش پیشرفته، از دستگاه سونوگرافی داپلر برای شناسایی و بستن شریانهایی که خونرسانی غیرطبیعی به هموروئید دارند استفاده میشود. این تکنیک باعث کاهش تدریجی حجم هموروئید میشود و با کمترین میزان تهاجم، نتایج رضایتبخشی را در گریدهای متوسط ارائه میدهد.
انتخاب روش درمان توسط پزشک
در نهایت، تعیین روش درمان قطعی بواسیر داخلی تنها پس از ارزیابی دقیق پزشکی امکانپذیر است. انتخاب درمان مناسب باید بر اساس درجه بیماری، سطح تحمل بیمار، خطرات احتمالی، وجود بیماریهای همراه و تجربه پزشک انجام گیرد. تاکید بر مراجعه بهموقع، پرهیز از خود درمانی، رعایت رژیم غذایی پرفیبر، مصرف مایعات کافی و اصلاح عادات دفع، در کنار درمان پزشکی، شانس موفقیت درمان را بهطور چشمگیری افزایش میدهد.
مزایای درمان بواسیر داخلی با لیزر
در سالهای اخیر، درمان بواسیر داخلی با لیزر بهعنوان یکی از روشهای نوین، کمتهاجمی و مؤثر در مدیریت بیماری هموروئید داخلی جایگاه ویژهای در میان روشهای درمانی پیدا کرده است. این روش، بهویژه برای بیمارانی که از گریدهای متوسط تا پیشرفته هموروئید داخلی رنج میبرند و به دنبال گزینهای با کمترین درد و کوتاهترین زمان نقاهت هستند، یکی از بهترین انتخابها محسوب میشود. فناوری لیزر در درمان این بیماری، با ایجاد دقت بالا در حذف یا کوچکسازی بافتهای ملتهب، توانسته است بسیاری از محدودیتهای روشهای سنتی جراحی را برطرف سازد.
در ادامه، مهمترین مزایای درمان بواسیر داخلی با لیزر بهطور کامل بررسی میشود:
۱. کمتهاجمی بودن و عدم نیاز به برش وسیع
یکی از بارزترین مزایای لیزر، عدم نیاز به ایجاد برشهای گسترده یا باز در ناحیه مقعد است. در این روش، انرژی متمرکز لیزر مستقیماً به بافت هموروئیدی تابانده میشود و با ایجاد تبخیر سلولی و بسته شدن عروق، موجب کاهش تدریجی حجم بواسیر میشود. این ویژگی باعث میشود که آسیب به بافتهای سالم اطراف به حداقل برسد.
۲. کاهش قابل توجه درد حین و پس از عمل
برخلاف جراحی سنتی (هموروئیدکتومی) که با درد قابل توجهی پس از عمل همراه است، درمان با لیزر باعث تحریک کمتر پایانههای عصبی شده و میزان احساس درد به طرز محسوسی کاهش مییابد. این موضوع برای بیمارانی که نگرانیهای جدی از درد پس از جراحی دارند، اهمیت ویژهای دارد.
۳. انجام سرپایی و بدون نیاز به بستری طولانی
درمان بواسیر داخلی با لیزر اغلب بهصورت سرپایی و تحت بیحسی موضعی یا بیهوشی سبک انجام میشود. مدت زمان انجام عمل کوتاه بوده و در بسیاری از موارد، بیمار در همان روز قادر به بازگشت به منزل است. این ویژگی موجب کاهش هزینههای بستری، صرفهجویی در زمان و افزایش راحتی بیمار میگردد.
۴. خونریزی بسیار کم یا ناچیز
در روش لیزری، همزمان با برش یا تبخیر بافت، عروق خونی کوچک نیز بسته میشوند (coagulation effect). بنابراین، خطر خونریزی حین عمل و پس از آن به حداقل میرسد. این موضوع برای بیمارانی که سابقه مشکلات انعقادی یا کمخونی دارند، بسیار حائز اهمیت است.
۵. دوره نقاهت کوتاهتر و بازگشت سریعتر به فعالیتهای روزمره
بیماران پس از لیزر معمولاً با حداقل درد و التهاب روبهرو هستند و میتوانند طی چند روز به فعالیتهای عادی خود بازگردند. در حالی که در جراحیهای باز، مدت زمان استراحت و پرهیزهای پس از عمل ممکن است تا چند هفته طول بکشد.
۶. کاهش خطر عفونت و زخم باز
از آنجایی که درمان با لیزر بدون برش عمیق انجام میشود، پوست و بافتهای مخاطی کمتر در معرض هوا و آلودگی قرار میگیرند. این امر باعث کاهش خطر عفونت و تشکیل زخمهای باز در ناحیه مقعد شده و مراقبتهای پس از عمل را سادهتر میسازد.
۷. دقت بالای عملکرد پزشک
فناوری لیزر امکان عملکرد دقیق و کنترلشده پزشک در هدفگیری بافت آسیبدیده را فراهم میکند. این دقت بالا منجر به بهبود نتیجه نهایی، کاهش آسیب جانبی به بافتهای سالم، و کاهش احتمال بازگشت بیماری میشود.
۸. مناسب برای بیماران پرریسک یا مبتلا به بیماریهای زمینهای
در بیماران سالمند، بیماران مبتلا به دیابت، بیماریهای قلبی یا مشکلات انعقادی، انجام جراحیهای کلاسیک همواره با محدودیتهایی همراه است. روش لیزر با میزان تهاجم کمتر و نیاز به بیهوشی سبک، گزینهای ایمنتر برای این گروه از بیماران به شمار میرود.
۹. احتمال کمتر عود بیماری در صورت مراقبت صحیح
در صورتی که بیمار پس از درمان با لیزر، اصلاحات لازم در رژیم غذایی، سبک زندگی و عادات دفع را رعایت کند، احتمال بازگشت بیماری بسیار کمتر از سایر روشهای نیمهقطعی است. زیرا بافت آسیبدیده بهصورت کامل یا هدفمند از بین رفته و فشار داخل وریدی کنترل میشود.
درمان بواسیر داخلی با لیزر، بهعنوان روشی مدرن، موثر و مورد تأیید بسیاری از مراکز درمانی پیشرفته دنیا، توانسته است جایگزین بسیاری از روشهای تهاجمی و سنتی شود. این روش با فراهم کردن تعادل بین اثر درمانی بالا و تحملپذیری بیشتر برای بیمار، هم از نظر علمی و هم از دیدگاه تجربه بیمار، یکی از بهترین گزینهها در درمان قطعی بواسیر داخلی به شمار میآید.
با این حال، انتخاب روش لیزر باید توسط پزشک متخصص و بر اساس وضعیت بالینی بیمار صورت گیرد. بررسی دقیق درجه بیماری، وجود عوارض همراه و شرایط عمومی سلامت بیمار، در تعیین موفقیتآمیز بودن این روش نقشی اساسی دارد.
بررسی کامل جراحی بواسیر داخلی
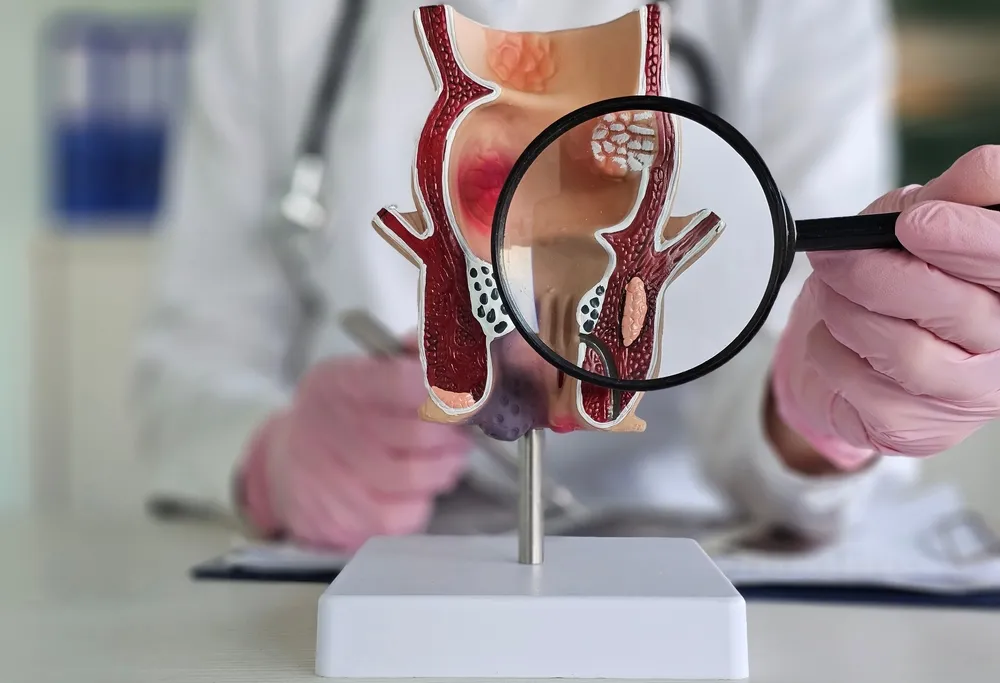
جراحی بواسیر داخلی (هموروئیدکتومی یا هموروئیدوپکسی) یکی از روشهای مؤثر درمانی برای موارد پیشرفته یا مقاوم به درمان محافظهکارانه این بیماری به شمار میرود. بواسیر داخلی که در اثر گشاد شدن وریدهای هموروئیدی در ناحیه مخاطی کانال مقعد ایجاد میشود، در مراحل ابتدایی ممکن است با تغییرات سبک زندگی، داروهای موضعی یا لیزر کنترل گردد؛ اما در موارد شدیدتر مانند بواسیر گرید ۳ و ۴ یا بواسیر همراه با عوارضی چون خونریزی مداوم، درد مقاوم، و بیرونزدگی غیرقابلبرگشت، جراحی به عنوان انتخاب نهایی درمان مطرح میشود.
انواع روشهای جراحی بواسیر داخلی
جراحی بواسیر بسته به شدت بیماری، شرایط عمومی بیمار، و نظر پزشک متخصص به یکی از روشهای زیر انجام میشود:
۱. هموروئیدکتومی باز (Open Hemorrhoidectomy)
در این روش، بافت هموروئیدی بهطور کامل برداشته شده و ناحیه جراحی باز گذاشته میشود تا بهصورت ثانویه ترمیم شود. این روش معمولاً با درد و دوران نقاهت طولانیتر همراه است، اما برای بواسیر های بسیار حجیم یا با خونریزی گسترده مناسب است.
۲. هموروئیدکتومی بسته (Closed Hemorrhoidectomy)
در این تکنیک، پس از برداشت بافت هموروئیدی، محل برش با بخیه بسته میشود. این روش نسبت به روش باز درد کمتری دارد و سرعت ترمیم آن بیشتر است، اما نیازمند مهارت جراحی دقیقتری میباشد.
۳. استاپلر هموروئیدوپکسی (Stapled Hemorrhoidopexy)
در این روش مدرن، با استفاده از دستگاه منگنه جراحی (استاپلر)، بافت هموروئیدی بدون حذف کامل، به داخل کانال مقعد بازگردانده میشود و جریان خون آن قطع میگردد. این روش درد کمتری نسبت به هموروئیدکتومی دارد، اما برای بواسیرهای گرید پایینتر مناسبتر است و در موارد شدید کمتر استفاده میشود.
مزایا و محدودیتهای جراحی بواسیر
مزایا:
- اثرگذاری بالا و قطعی در موارد پیشرفته
- کاهش خطر خونریزی مزمن و عوارض احتمالی
- رفع کامل بیرونزدگیهای غیرقابل بازگشت
- مناسب برای بیمارانی که به سایر روشها پاسخ ندادهاند
محدودیتها و عوارض احتمالی:
- درد پس از عمل که گاهی نیاز به داروهای مسکن قوی دارد
- خطر عفونت یا تاخیر در ترمیم زخم در صورت مراقبت نامناسب
- احتمال ایجاد زخم اسکار، تنگی کانال مقعد یا بیاختیاری خفیف در برخی بیماران
- نیاز به دوره نقاهت چند هفتهای همراه با رعایت دقیق رژیم غذایی و بهداشتی
مراقبتهای قبل و بعد از جراحی
پیش از انجام جراحی، بررسی کامل وضعیت عمومی بیمار، انجام آزمایشهای خون، و ارزیابی بیهوشی ضروری است. بیمار باید از چند روز قبل از عمل رژیم غذایی سبک داشته باشد و در صورت لزوم، از ملینها یا تنقیه برای تخلیه روده استفاده کند.
پس از جراحی، استفاده از حمام نشسته با آب ولرم (Sitz Bath)، مصرف مایعات فراوان، رژیم پر فیبر، اجتناب از نشستن یا ایستادن طولانیمدت، و استفاده از داروهای ضد درد و ضد التهاب توصیه میشود. همچنین مراجعه منظم به پزشک برای بررسی روند ترمیم و کنترل عوارض احتمالی بسیار اهمیت دارد.
چه زمانی جراحی بواسیر توصیه میشود؟
پزشک ممکن است انجام جراحی را در شرایط زیر ضروری بداند:
- هموروئید داخلی گرید ۳ یا ۴ با بیرونزدگی دائمی
- عدم پاسخ به درمانهای غیرجراحی مانند دارو یا لیزر
- خونریزی مزمن و کمخونی ناشی از بواسیر
- وجود درد شدید یا عفونت مکرر
- افت کیفیت زندگی بهعلت علائم بیماری
راهکارهای خانگی برای کنترل بواسیر داخلی
بواسیر داخلی یکی از شایعترین اختلالات ناحیه مقعد و رکتوم است که با علائمی چون خونریزی هنگام دفع، احساس فشار، پرولاپس، خارش و سوزش شناخته میشود. اگرچه درمان قطعی هموروئید داخلی در درجات متوسط و شدید نیازمند مداخله پزشکی و گاه جراحی است، اما در بسیاری از موارد خفیف یا بهمنظور کنترل علائم و جلوگیری از پیشرفت بیماری، میتوان از راهکارهای خانگی موثر و علمی استفاده نمود. این رویکردها اگر بهدرستی و بهصورت منظم انجام شوند، میتوانند در کاهش التهاب، تسکین درد، و بهبود کیفیت زندگی بیمار نقش بسزایی داشته باشند.
۱. تنظیم رژیم غذایی با افزایش فیبر
مهمترین اقدام خانگی برای کنترل بواسیر داخلی، اصلاح رژیم غذایی و مصرف منظم فیبرهای محلول و نامحلول است. مواد غذایی پر فیبر مانند سبزیجات تازه، میوهها، غلات سبوسدار، حبوبات، و دانههای کامل باعث افزایش حجم و نرمی مدفوع شده و از یبوست، که یکی از عوامل اصلی تشدید بواسیر است، جلوگیری میکنند. توصیه میشود روزانه دستکم ۲۵ تا ۳۰ گرم فیبر در برنامه غذایی گنجانده شود.
۲. نوشیدن آب کافی
کمآبی بدن نهتنها باعث سفت شدن مدفوع و دشواری در دفع میشود، بلکه در بیماران مبتلا به بواسیر داخلی ممکن است منجر به افزایش دفعات زور زدن هنگام اجابت مزاج گردد. نوشیدن حداقل ۸ لیوان آب در روز، همراه با مایعات طبیعی دیگر مانند دمنوشهای ملایم، برای حفظ سلامت روده و پیشگیری از تحریک بواسیر بسیار توصیه میشود.
۳. اجتناب از فشار بیش از حد هنگام دفع
زور زدن بیش از حد هنگام اجابت مزاج یکی از عوامل اصلی بیرونزدگی بواسیر داخلی به شمار میرود. بنابراین لازم است از نشستن طولانیمدت روی توالت و تلاش برای تخلیه کامل روده اجتناب شود. پاسخ به موقع به احساس دفع و ایجاد روتین منظم دفع، بدون عجله یا فشار، از اصول اولیه کنترل خانگی بیماری است.
۴. حمام نشسته (Sitz Bath)
یکی از مؤثرترین راهکارهای تسکینی خانگی برای بواسیر داخلی، استفاده از حمام نشسته با آب ولرم بهمدت ۱۰ تا ۱۵ دقیقه، دو تا سه بار در روز است. این روش با افزایش جریان خون موضعی و کاهش اسپاسم عضلات مقعد، باعث تسکین درد، التهاب و خارش میشود. اضافه کردن مقدار کمی نمک اپسوم یا جوش شیرین نیز میتواند اثر آرامبخش آن را تقویت کند.
۵. ورزش و فعالیت بدنی ملایم
بیتحرکی، بهویژه نشستن طولانیمدت، جریان خون ناحیه لگن و مقعد را کاهش داده و موجب تشدید علائم هموروئید میشود. انجام فعالیتهای بدنی منظم مانند پیادهروی روزانه، یوگا یا حرکات کششی ساده، به بهبود حرکات روده و کاهش فشار عروقی کمک میکند. با این حال، از انجام ورزشهای سنگین یا وزنهبرداری باید پرهیز شود.
۶. استفاده از کمپرس سرد
در صورت التهاب یا تورم محسوس، استفاده از کمپرس سرد بهمدت ۱۰ تا ۱۵ دقیقه در ناحیه مقعد میتواند به کاهش موقتی درد و التهاب کمک کند. این روش نباید بهصورت مستقیم و بدون پوشش استفاده شود تا از بروز آسیب پوستی جلوگیری شود.
۷. پرهیز از مصرف غذاهای محرک
برخی غذاها و نوشیدنیها مانند فلفل، ادویه تند، الکل، کافئین زیاد، غذاهای چرب یا فرآوریشده ممکن است موجب تحریک بیشتر ناحیه مقعد و افزایش علائم بواسیر شوند. در صورت وجود علائم، محدود کردن مصرف این دسته مواد توصیه میشود.
۸. استفاده محتاطانه از پمادهای موضعی گیاهی یا دارویی
برخی ترکیبات گیاهی نظیر آلوئهورا، فندق افسونگر (Witch Hazel) یا کرمهای ملایم حاوی لیدوکائین، در کاهش التهاب و سوزش مفید هستند. با این حال، استفاده مکرر و خودسرانه از پمادهای قوی بدون نظر پزشک ممکن است باعث خشکی یا تحریک ناحیه مقعد شود.
تکنیکهای مؤثر برای کاهش درد بواسیر داخلی
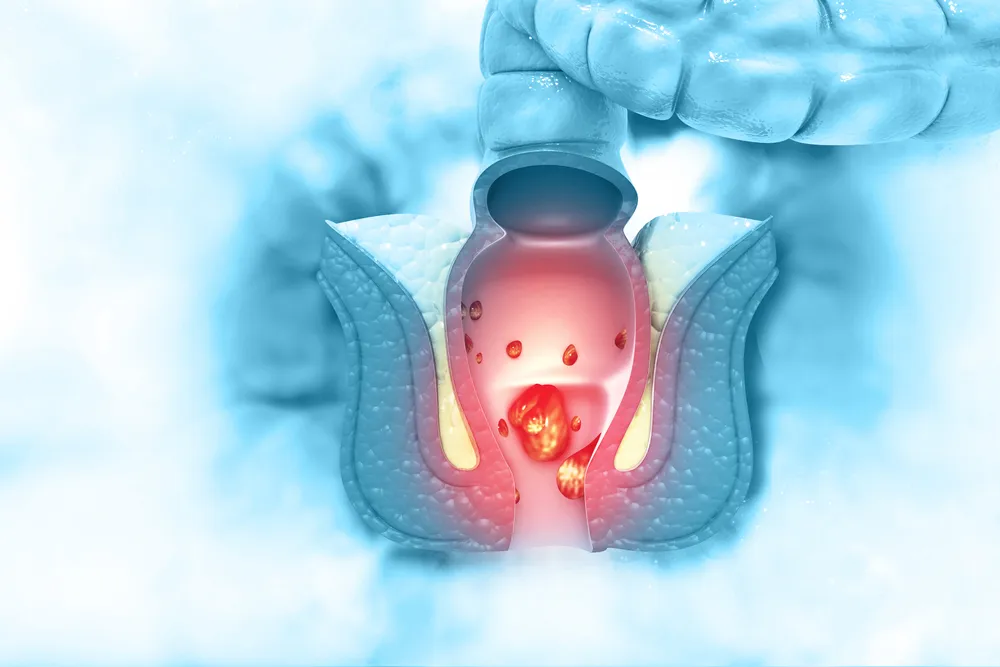
بواسیر داخلی یا هموروئید داخلی یکی از اختلالات شایع ناحیه آنورکتال محسوب میشود که در نتیجه افزایش فشار در عروق وریدی کانال مقعد ایجاد میگردد. درحالیکه بواسیر داخلی در مراحل اولیه بدون درد و غالباً تنها با علامت خونریزی همراه است، با پیشرفت بیماری و بیرونزدگی بواسیر از کانال مقعد، درد بهعنوان یکی از علائم اصلی بروز میکند. این درد میتواند در اثر التهاب، گیر افتادن بواسیر پرولاپسشده، اسپاسم عضلات اطراف مقعد یا حتی ایجاد زخم و عفونت بروز یابد.
کنترل و کاهش درد ناشی از بواسیر داخلی، بهویژه در درجات پیشرفته (گرید ۳ و ۴)، مستلزم رویکردی چندجانبه و منظم است. در ادامه به مهمترین تکنیکها و روشهای علمی و مؤثر برای کاهش درد بواسیر داخلی اشاره شده است:
۱. استفاده منظم از حمام نشسته با آب ولرم
حمام نشسته (Sitz Bath) یکی از روشهای کلاسیک، ایمن و مؤثر در کاهش درد و التهاب ناحیه مقعد است. نشستن در لگن آب ولرم بهمدت ۱۵ تا ۲۰ دقیقه، سه بار در روز، موجب افزایش جریان خون، کاهش گرفتگی عضلات اسفنکتر داخلی و تسکین سریع درد میشود. در صورت لزوم میتوان به آب مقداری نمک اپسوم یا جوش شیرین اضافه کرد تا اثر آرامبخش آن تقویت گردد.
۲. مصرف داروهای ضد التهاب غیر استروئیدی (NSAIDs)
داروهایی مانند ایبوپروفن یا ناپروکسن در کنترل درد ناشی از بواسیر داخلی نقش مؤثری دارند. این داروها با کاهش التهاب و مهار مسیرهای درد، نهتنها باعث تسکین درد مقعدی میشوند، بلکه در صورت وجود تورم، به کاهش آن نیز کمک میکنند. البته مصرف این داروها باید تحت نظر پزشک و با رعایت دوز مجاز انجام گیرد.
۳. اصلاح رژیم غذایی جهت پیشگیری از یبوست
یبوست یکی از مهمترین عوامل تشدید درد بواسیر داخلی است. با افزایش مصرف فیبرهای غذایی (سبزیجات، میوهها، غلات سبوسدار) و نوشیدن مقادیر کافی آب (۸ تا ۱۰ لیوان در روز)، حرکات روده نرمتر و دفع آسانتر خواهد شد. این اقدام ساده از زور زدنهای مکرر و تحریک موضعی جلوگیری کرده و در نتیجه، درد به شکل چشمگیری کاهش مییابد.
۴. استفاده از کمپرس سرد یا گرم
کمپرس سرد در فاز حاد، بهویژه در صورت وجود تورم یا التهاب، میتواند درد را بهطور موقت کاهش دهد. از طرفی، کمپرس گرم یا حوله گرم نیز با افزایش گردش خون و کاهش اسپاسم عضلانی، در بهبود درد موثر است. این روشها باید بهصورت دورهای و بهمدت محدود (۱۰ تا ۱۵ دقیقه) انجام شوند و هرگز مستقیماً روی پوست بدون محافظ قرار نگیرند.
۵. استفاده از پمادها و داروهای موضعی
پمادهای حاوی لیدوکائین، هیدروکورتیزون یا عصارههای گیاهی با خاصیت ضد التهابی، از جمله درمانهای موضعی تسکینی برای درد بواسیر داخلی هستند. این ترکیبات، بهصورت موقت درد، سوزش و خارش را کاهش میدهند و در مراحل اولیه بیماری بسیار کاربرد دارند. استفاده بیش از حد یا بلندمدت این داروها بدون تجویز پزشک توصیه نمیشود، چرا که ممکن است باعث تحریک پوستی یا نازک شدن بافت مقعد شود.
۶. پرهیز از نشستن طولانیمدت
نشستن مداوم، بهویژه روی سطوح سخت، فشار مستقیمی به ناحیه لگن و مقعد وارد کرده و درد بواسیر را تشدید میکند. افراد باید سعی کنند هر ۳۰ تا ۴۵ دقیقه از جای خود بلند شده، حرکت کنند یا از بالشتهای طبی حلقوی شکل برای کاهش فشار استفاده نمایند.
۷. استفاده از روشهای آرامسازی عضلات
تکنیکهای تنفسی، مدیتیشن، ماساژ ناحیه پایین کمر و تمرینهای کششی سبک میتوانند به کاهش تنش عضلانی ناحیه لگن و بهطور غیرمستقیم به تسکین درد هموروئید کمک کنند. این تکنیکها، بهویژه در بیماران مضطرب یا دارای استرس مزمن، تاثیر روانتنی مثبتی دارند.
۸. مصرف مکملها در صورت نیاز
در مواردی که فرد دچار کمبود فیبر یا مواد معدنی موثر در حرکات رودهای است، پزشک ممکن است مکملهای فیبری مانند پسیلیوم یا متیلسلولز را تجویز کند. این مکملها با ایجاد توده نرم در مدفوع، دفع را تسهیل کرده و از درد ناشی از عبور مدفوع سفت از مقعد جلوگیری میکنند.
خطرات، عوارض و پیشرفت بواسیر داخلی درماننشده
بواسیر داخلی یا هموروئید داخلی از جمله بیماریهای شایع ناحیه آنورکتال محسوب میشود که در نتیجه اتساع و التهاب شبکههای وریدی در بخش داخلی کانال مقعد ایجاد میگردد. گرچه این بیماری در مراحل ابتدایی ممکن است با علائم خفیف و گذرا مانند خونریزی جزئی همراه باشد، اما در صورت عدم تشخیص بهموقع و عدم درمان مناسب، میتواند عوارضی جدی، آزاردهنده و در برخی موارد خطرناک بههمراه داشته باشد.
۱. تشدید تدریجی درجات بواسیر
یکی از مهمترین پیامدهای درماننکردن بواسیر داخلی، پیشرفت بیماری از گریدهای پایین به درجات بالاتر است. در گرید یک، تنها بیرونزدگی مختصر و خونریزی مشاهده میشود اما در صورت عدم رسیدگی، این بیرونزدگی میتواند به گرید ۳ یا ۴ تبدیل شود، جایی که هموروئید بهصورت دائمی بیرونزده و ممکن است بهسختی یا اصلاً به داخل بازنگردد. در این مراحل، تنها راهکار موثر درمان، مداخلات تهاجمی مانند جراحی یا لیزر خواهد بود.
۲. کمخونی ناشی از خونریزی مزمن
خونریزی مقعدی بدون درد که در مراحل اولیه بواسیر داخلی رایج است، اگر به دفعات تکرار شود و بدون درمان رها گردد، میتواند به مرور منجر به کمخونی فقر آهن شود. این کمخونی با علائمی نظیر خستگی مفرط، رنگپریدگی، تنگی نفس و کاهش تمرکز همراه است و در افراد مسن یا دارای بیماریهای زمینهای میتواند خطرات جدیتری بههمراه داشته باشد.
۳. درد شدید و اختلال در عملکرد روزمره
با پیشرفت بیماری، درد ناشی از التهاب، بیرونزدگی و گاهی گیر افتادن بافت هموروئیدی تشدید میشود. این درد ممکن است آنقدر شدید باشد که فرد را در انجام فعالیتهای روزمره، نشستن، راهرفتن یا حتی خوابیدن با مشکل مواجه کند. دردهای ممتد مزمن، گاه تاثیر منفی بر کیفیت زندگی، بهداشت روان و روابط اجتماعی فرد میگذارند.
۴. بروز زخم و نکروز در ناحیه هموروئیدی
در گریدهای پیشرفته بواسیر داخلی، بافت بیرونزده ممکن است به دلیل فشار بیشازحد، کاهش جریان خون یا گیر افتادن در عضلات اسفنکتر، دچار زخم، سیاهشدگی (نکروز) یا حتی عفونت شود. این حالت یک اورژانس پزشکی محسوب شده و در صورت عدم رسیدگی سریع، احتمال گسترش عفونت به بافتهای اطراف و بروز آبسه یا فیستول مقعدی وجود دارد.
۵. بیاختیاری جزئی یا کامل در دفع
یکی دیگر از عوارض نادر اما جدی در بواسیر داخلی درماننشده، تضعیف عملکرد عضلات اسفنکتر مقعدی بهدلیل التهاب مزمن یا انجام جراحیهای مکرر است. این موضوع در نهایت میتواند به بیاختیاری در کنترل گاز روده یا حتی دفع مدفوع منجر شود که تبعات روانی و اجتماعی قابلتوجهی برای بیمار دارد.
۶. نشت مخاط و تحریک مزمن پوست اطراف مقعد
در گریدهای بالا، بیرونزدگی دائمی بواسیر باعث ترشح مداوم مخاط و رطوبت در ناحیه مقعد میشود. این ترشح منجر به تحریک پوست اطراف، خارش مزمن، التهاب پوستی و اگزما میگردد. در مواردی، بیمار دچار خجالت اجتماعی بهدلیل بوی ناخوشایند و نشت مداوم مایعات از ناحیه مقعد میشود.
۷. اشتباه در تشخیص بیماریهای جدی تر
یکی از مخاطرات مهم در رها کردن علائم بواسیر بدون مراجعه به پزشک، عدم تمایز با بیماریهای جدیتری مانند شقاق، پولیپ یا حتی سرطان رکتوم است. بسیاری از علائم هموروئید مانند خونریزی، درد یا بیرونزدگی، با سایر اختلالات ناحیه مقعدی همپوشانی دارند. بنابراین، تأخیر در مراجعه میتواند منجر به عدم تشخیص زودهنگام بیماریهای جدیتر شود.
سوالات متداول بواسیر داخلی
۱. بواسیر داخلی دقیقاً چیست و چگونه بهوجود میآید؟
بواسیر داخلی به گشاد شدن و التهاب شبکههای وریدی داخل کانال مقعد گفته میشود که معمولاً به دلیل افزایش فشار در ناحیه لگن یا مقعد، یبوست مزمن، نشستن طولانیمدت یا بارداری ایجاد میگردد. این نوع هموروئید در مراحل اولیه بدون درد است و بیشتر با خونریزی همراه است.
۲. آیا بواسیر داخلی خودبهخود درمان میشود؟
در برخی موارد خفیف (گرید ۱)، ممکن است علائم بواسیر داخلی با اصلاح سبک زندگی، تغذیه و مصرف داروهای موضعی بهبود یابد. اما در موارد متوسط تا شدید، درمان قطعی تنها با روشهای پزشکی مانند لیزر یا جراحی ممکن است. عدم درمان بهموقع باعث پیشرفت بیماری خواهد شد.
۳. تفاوت بواسیر داخلی و خارجی چیست؟
بواسیر داخلی در داخل کانال مقعد قرار دارد و معمولاً بدون درد اما با خونریزی همراه است. بواسیر خارجی زیر پوست اطراف مقعد شکل میگیرد و بهصورت برجستگی دردناک یا همراه با خارش و تورم دیده میشود.
۴. آیا بواسیر داخلی میتواند منجر به سرطان شود؟
خیر. بواسیر داخلی سرطانزا نیست، اما برخی علائم آن مانند خونریزی ممکن است با علائم سرطان روده یا راستروده اشتباه گرفته شود. به همین دلیل بررسی و تشخیص دقیق توسط پزشک ضروری است.
۵. درمان بواسیر داخلی با لیزر بهتر است یا جراحی؟
بستگی به گرید بیماری و شرایط فردی دارد. لیزر یک روش کمتهاجمی، سرپایی و بدون بخیه است که درد و دوران نقاهت کمتری دارد. اما در موارد پیشرفته یا همراه با عوارض خاص، جراحی سنتی ممکن است موثرتر باشد.
۶. چه زمانی باید به پزشک مراجعه کرد؟
اگر علائمی مانند خونریزی مکرر، بیرونزدگی از مقعد، احساس ناراحتی یا درد در هنگام اجابت مزاج، یا ترشحات غیرعادی مشاهده شود، مراجعه فوری به پزشک برای تشخیص دقیق و انتخاب روش درمان مناسب توصیه میشود.
۷. آیا استفاده از داروهای گیاهی برای درمان بواسیر داخلی موثر است؟
درمانهای گیاهی ممکن است به کاهش التهاب یا تسکین موقتی علائم کمک کنند، اما جایگزین درمان پزشکی قطعی نیستند. در صورت استفاده نادرست ممکن است موجب تاخیر در درمان و پیشرفت بیماری شوند.
۸. آیا بواسیر داخلی فقط در افراد مسن رخ میدهد؟
خیر. اگرچه شیوع آن در افراد میانسال و سالمند بیشتر است، اما جوانان نیز بهویژه در صورت ابتلا به یبوست مزمن، نشستن طولانیمدت یا بارداری، ممکن است دچار این مشکل شوند.
۹. آیا بواسیر داخلی در بارداری خطرناک است؟
بواسیر داخلی در بارداری شایع است و معمولاً پس از زایمان بهبود مییابد. اما در موارد شدید یا همراه با خونریزی زیاد، نیاز به بررسی و درمان تخصصی دارد تا از بروز عوارض جلوگیری شود.
۱۰. آیا ورزش میتواند به پیشگیری از بواسیر داخلی کمک کند؟
بله. انجام ورزشهای سبک منظم مانند پیادهروی، پرهیز از نشستن طولانیمدت، و انجام تمرینات کف لگن میتواند به بهبود جریان خون، کاهش یبوست و در نتیجه کاهش احتمال بروز بواسیر داخلی کمک کند