فیستول واژن: از علل و علایم تا درمان

فیستول واژن یک اتصال غیرطبیعی میان واژن و یکی از اعضای مجاور مانند رکتوم، مثانه یا پیشابراه است که مسیر طبیعی بدن را مختل میسازد. این اتصال غیر طبیعی امکان عبور ترشحات، گاز یا مواد دفعی را از راهی غیر از مسیر فیزیولوژیک ایجاد کرده و ساختار عملکردی دستگاه تولیدمثل و دستگاه ادراری ـ گوارشی را دچار اختلال میسازد. ماهیت این بیماری بر پایه آسیب بافتی و ایجاد یک کانال التیامی نامناسب است؛ فرآیندی که اغلب پس از التهاب شدید، زایمان سخت، جراحیهای ناحیه لگن یا بیماریهای مزمن ایجاد میشود. فیستول واژن نه تنها یک ضایعه ساختمانی است، بلکه یک اختلال عملکردی عمیق محسوب میشود که کیفیت زندگی، سلامت جنسی و وضعیت روانی بیمار را تحتتأثیر قرار میدهد. تشخیص دقیق و طبقهبندی درست فیستول، پایه اصلی درمان موفق و انتخاب رویکرد مناسب جراحی یا غیرجراحی به شمار میرود.
گونههای اصلی فیستول واژینال
فیستول واژینال بر اساس مسیر ایجادشده میان واژن و اندامهای مجاور طبقهبندی میشود. هر نوع فیستول ویژگیهای اختصاصی، نشانههای متفاوت و الگوی درمانی ویژه دارد. شناخت دقیق انواع فیستول نقش بنیادی در انتخاب روش ترمیم، ارزیابی شدت آسیب بافتی و پیشبینی احتمال عود ایفا میکند.
۱. فیستول رکتوواژینال
در فیستول رکتوواژینال، یک مسیر غیرطبیعی میان واژن و راستروده ایجاد میشود. عبور گاز یا مدفوع به داخل واژن، بوی نامطبوع و التهاب واژینال از ویژگیهای برجسته این نوع فیستول است. این فیستول بیشتر پس از زایمانهای آسیبزا، جراحیهای ناحیه پرینه یا بیماریهای التهابی روده شکل میگیرد.
۲. فیستول وزیکوواژینال
فیستول وزیکوواژینال ارتباطی میان واژن و مثانه ایجاد میکند و نشت مداوم ادرار از واژن، تحریک پوستی و عفونتهای مکرر از نشانههای کلیدی آن محسوب میشود. شایعترین علت، آسیب بافتی ناشی از جراحیهای لگنی یا پرتودرمانی است.
۳. فیستول اورتروواژینال
این نوع اتصال غیرطبیعی بین واژن و پیشابراه ایجاد میشود و اغلب با بیاختیاری ادراری هنگام فعالیت، سوزش و التهاب مجرای ادرار همراه است. آسیب حین زایمان یا جراحیهای ترمیمی پهنه لگن از دلایل مهم ایجاد این فیستول به شمار میرود.
۴. فیستول اینتروواژینال
در فیستول اینتروواژینال، یک ارتباط نابجا میان واژن و بخشهایی از روده کوچک شکل میگیرد. خروج ترشحات بدبو، گاز یا حتی ذرات غذایی از واژن نشانه برجسته این نوع فیستول است. این حالت اغلب در نتیجه بیماریهای التهابی روده یا جراحیهای گسترده شکمی رخ میدهد.
۵. فیستول کلواسیکوواژینال
این نوع نادرترین گونه فیستول است و میان واژن و کولون سیگموئید (بخش انتهایی روده بزرگ) ایجاد میشود. التهاب مزمن، عفونتهای تکرار شونده و نشت محتویات رودهای از ویژگیهای بالینی آن است.
نشانهها و پیامدهای فیستول واژن
فیستول واژن یک اختلال ساختاری و عملکردی در بافتهای لگنی است که مجموعهای از نشانهها و عوارض قابلتوجه ایجاد میکند. شدت این علائم بسته به نوع فیستول، اندازه مسیر ایجاد شده و میزان درگیری با اندامهای مجاور متفاوت است. ارزیابی کامل نشانهها نقش کلیدی در تشخیص دقیق و تصمیمگیری درمانی دارد.
۱. نشت غیرطبیعی ترشحات، ادرار یا مدفوع
وجود یک مسیر نابجا میان واژن و اندامهای اطراف، خروج ترشحات غیر معمول را ایجاد میکند. نشت مداوم ادرار در فیستول وزیکوواژینال، عبور گاز یا مدفوع در فیستول رکتوواژینال و خروج محتویات رودهای در انواع نادرتر، از بارزترین نشانهها به شمار میرود.
۲. بوی ناخوشایند و عفونتهای مکرر
ذرات دفعی یا ادرار در تماس با محیط واژینال زمینه التهاب، رشد میکروبی و بوی نامطبوع را فراهم میسازد. این وضعیت گاهی به عفونتهای مکرر واژن، مجاری ادراری یا حتی ناحیه پرینه منجر میشود و کیفیت زندگی فرد را تحتتأثیر قرار میدهد.
۳. تحریک، سوزش و آسیب پوستی
رطوبت دائمی ناشی از نشت مایعات بدن، پوست اطراف واژن و پرینه را مستعد التهاب، سوزش و زخمهای سطحی میسازد. این آسیبها اغلب دردناکاند و در صورت عدم درمان مناسب شدت بیشتری پیدا میکنند.
۴. اختلال در عملکرد جنسی
فیستول واژن بر سلامت جنسی فرد اثر مستقیم دارد. درد هنگام رابطه، کاهش لذت جنسی، احساس خجالت یا نگرانی از نشت ترشحات از جمله پیامدهایی است که بر روابط عاطفی و جنسی اثر منفی میگذارد.
۵. پیامدهای روانی و اجتماعی
علاوه بر نشانههای جسمی، فیستول واژن بار روانی قابلتوجه ایجاد میکند. احساس شرمندگی، انزوا، اضطراب و کاهش اعتمادبهنفس در بسیاری از بیماران مشاهده میشود. ادامه این وضعیت گاهی عملکرد اجتماعی فرد را مختل میسازد.
۶. عوارض مرتبط با تاخیر در درمان
عدم درمان بهموقع، مسیر فیستول را پایدار و التهاب بافتی را شدید میکند. در موارد پیشرفته، اختلال عملکرد اندامهای لگنی، اسکارهای عمیق و دشواری بیشتر در ترمیم جراحی ایجاد میشود.
دلایل ایجاد فیستول واژن
فیستول واژن حاصل تخریب بافتی و ایجاد یک مسیر التیامی نادرست میان واژن و اندامهای مجاور است. این اختلال معمولاً در شرایطی شکل میگیرد که بافتهای لگنی تحت فشار، التهاب، تخریب یا خونرسانی ناکافی قرار گرفته باشند. در ادامه، مهمترین دلایل علمی ایجاد فیستول واژن معرفی میشود.
۱. زایمانهای سخت و آسیبزای لگنی
زایمان طولانیمدت یا زایمان همراه با آسیبهای پرینه، یکی از شایعترین منشأهای فیستول است. فشار مداوم سر جنین بر دیواره واژن و بافتهای اطراف، جریان خون را مختل میسازد و زمینه نکروز بافتی و ایجاد مسیر فیستولی فراهم میشود. استفاده از فورسپس، اپیزیوتومی گسترده یا پارگیهای کنترلنشده نیز نقش بارزی در این آسیب دارند.
۲. جراحیهای ناحیه لگن
عملهای جراحی بر روی مثانه، رحم، رکتوم یا پرینه گاهی سبب آسیب ناخواسته به بافتهای مجاور میشوند. ایجاد برشهای عمیق، چسبندگیهای ناشی از عملهای قبلی یا التهاب پس از جراحی، احتمال تشکیل مسیر فیستولی را افزایش میدهد. جراحیهای درمان سرطان لگن بیشترین سهم را در این گروه دارند.
۳. پرتودرمانی ناحیه لگنی
پرتودرمانی برای درمان سرطانهای رحم، سرویکس، رکتوم یا مثانه، ساختار بافتهای ظریف لگنی را تضعیف میکند. اختلال در خونرسانی، التهاب مزمن و تخریب تدریجی بافت، شرایط مناسبی برای ایجاد فیستول بهوجود میآورد. این نوع فیستول معمولاً دیررس و مقاومتر از دیگر انواع است.
۴. بیماریهای التهابی روده
بیماری کرون و دیگر اختلالات التهابی مزمن روده، با ایجاد زخمهای عمیق، آبسه و التهاب بافتی، زمینه ایجاد مسیرهای نابجا را فراهم میسازند. التهاب پایدار و نفوذپذیری بالای بافتهای روده، احتمال عبور التهاب به سمت واژن و ایجاد فیستول را افزایش میدهد.
۵. عفونتهای شدید لگنی
عفونتهای درماننشده یا گسترده ناحیه لگن، با ایجاد تخریب بافتی، آبسه و نکروز موضعی باعث شکلگیری مسیر فیستولی میشوند. این وضعیت بهویژه در افرادی دیده میشود که سیستم ایمنی ضعیف دارند یا سابقه التهابهای مکرر لگنی را تجربه کردهاند.
۶. آسیبهای ناشی از ضربه یا اجسام خارجی
تصادفات، آسیبهای نافذ یا استفاده نادرست از ابزارهای پزشکی گاهی سبب پارگی یا تخریب بافتی در ناحیه واژن و لگن میشوند. این آسیبها در صورت ترمیم ناقص یا عفونت ثانویه به تشکیل فیستول منجر میشوند.
۷. بیماریهای بدخیم لگنی
تومورهای بدخیم رحم، سرویکس، رکتوم یا مثانه با تخریب پیشرونده بافتهای اطراف، مرزهای طبیعی اندامها را از بین میبرند و مسیرهای نابجا ایجاد میکنند. این نوع فیستول اغلب با درد، خونریزی و علائم پیشرفته همراه است.
آسیبهای زایمانی مرتبط با فیستول
آسیبهای زایمانی یکی از مهمترین عوامل ایجاد فیستول واژن محسوب میشوند. هنگامیکه بافتهای لگنی در جریان زایمان تحت فشار شدید، کشش بیشازحد یا پارگیهای عمقی قرار میگیرند، روند ترمیم طبیعی مختل شده و احتمال شکلگیری مسیر فیستولی افزایش مییابد. شدت این آسیبها به مدت زایمان، تکنیکهای مورد استفاده و شرایط مادر وابسته است.
۱. زایمان طولانیمدت و فشار مداوم جنین
در زایمانهای طولانی، سر جنین برای مدت زیاد بر دیواره واژن و اندامهای مجاور فشار وارد میکند. این فشار جریان خون را کاهش میدهد و ناحیه را مستعد نکروز بافتی میسازد. در نهایت، ناحیه آسیبدیده در فرآیند ترمیم به سمت ایجاد یک کانال نابجا بین واژن و عضو مجاور هدایت میشود.
۲. پارگیهای وسیع پرینه و مهبل
پارگیهای کنترلنشده یا شدید پرینه، بهویژه پارگیهای درجه سه و چهار، بافت عضلانی و مخاطی را از هم جدا میسازند. این پارگیها مسیر مناسبی برای عبور التهاب، عفونت یا ترمیم ناقص ایجاد میکنند و زمینه تشکیل فیستول رکتوواژینال یا سایر انواع را فراهم میآورند.
۳. اپیزیوتومی گسترده یا ترمیم ناقص آن
در برخی زایمانها، اپیزیوتومی بهعنوان راهکاری برای گشاد کردن خروجی واژن انجام میشود. اگر برش عمیق، زاویهدار یا به شکل نادرست انجام شود، تخریب بافتی وسیع ایجاد میگردد. ترمیم نامناسب یا عفونت محل بخیه نیز مسیر فیستولی را تثبیت میسازد.
۴. استفاده از ابزارهای کمکی زایمان
استفاده از فورسپس یا وکیوم اگر با فشار زیاد یا تکنیک نادرست همراه باشد، احتمال آسیب به دیواره واژن و اسفنکترهای اطراف را افزایش میدهد. این آسیبها گاهی بهصورت داخلی اتفاق میافتند و دیر تشخیص داده میشوند، در نتیجه فیستول پس از گذشت هفتهها یا ماهها ظاهر میشود.
۵. آسیب به بافتهای عمقی لگن
در برخی موارد، زایمان دشوار موجب لهشدگی یا خونریزی عمقی در بافتهای لگنی میشود. این آسیبهای داخلی جریان خون بافت را مختل کرده و به نکروز موضعی و ایجاد یک مسیر فیستولی منتهی میشوند. این نوع آسیب معمولاً علائم دیررس دارد و ارزیابی دقیق آن اهمیت زیادی دارد.
بیماریها و شرایط زمینهساز فیستول
برخی بیماریهای مزمن و شرایط تخریبکننده بافت، محیط مناسبی برای شکلگیری فیستول واژن ایجاد میکنند. این اختلالات اغلب بر ساختار مخاط، عضلات و خونرسانی لگن اثر مستقیم دارند و با ایجاد التهابهای عمیق یا زخمهای پیشرونده، زمینه عبور التهاب به سمت واژن و تشکیل یک مسیر نابجا را فراهم میسازند. شناخت این عوامل برای پیشگیری، تشخیص دقیق و برنامهریزی درمانی اهمیت اساسی دارد.
۱. بیماری کرون
کرون یک بیماری التهابی مزمن روده است که با ایجاد زخمهای عمیق، آبسه و التهاب پایدار شناخته میشود. این بیماری ساختار دیواره روده را تخریب میسازد و نفوذ التهاب از روده به سمت واژن را تسهیل میکند. فیستولهای ناشی از کرون معمولاً پیچیده، چند شاخه و مقاومتر از سایر انواع هستند.
۲. دیورتیکولیت
التهاب و عفونت کیسههای کوچک و برآمده روده بزرگ یا همان دیورتیکولیت، نوعی آسیب بافتی گسترده ایجاد میکند. گسترش عفونت و پارگی موضعی این کیسهها مسیر نابجایی میان روده و واژن بهوجود میآورد و اغلب با ترشحات بدبو، درد لگنی و التهاب مزمن همراه است.
۳. عفونتهای شدید لگنی
التهابهای درماننشده در لگن، آبسههای وسیع و عفونتهای تهاجمی بافت را دچار تخریب میکنند. این آسیبها اغلب در اثر باکتریهای مهاجم یا عفونتهای گسترشیافته واژینال ایجاد میشوند. در صورت عدم مداخله مناسب، بافتهای ملتهب از هم باز شده و مسیر فیستولی شکل میگیرد.
۴. تومورهای بدخیم لگنی
سرطانهای رحم، سرویکس، مثانه یا رکتوم با رشد تهاجمی خود مرزهای طبیعی اندامها را از بین میبرند و بافتهای مجاور را درگیر میسازند. این تخریب بافتی در مراحل پیشرفته، مسیر مستقیم برای تشکیل فیستول فراهم میکند و اغلب با خونریزی، ترشحات نامعمول و نشانههای شدید همراه است.
۵. عوارض ناشی از پرتودرمانی
پرتودرمانی لگنی در درمان سرطانها، بافتهای نازک ناحیه را تحت فشار قرار میدهد. کاهش خونرسانی، فیبروز، التهاب مزمن و تخریب تدریجی بافت در طول زمان، محیطی مستعد برای ایجاد فیستول ایجاد میسازد. این فیستولها معمولاً دیررس، گسترده و سختدرمان هستند.
۶. اختلالات ایمنی و ضعف ترمیم بافتی
افرادی که با مشکلات ایمنی، دیابت کنترلنشده یا اختلالات ترمیم زخم مواجهاند، در برابر ایجاد فیستول حساس هستند. ضعف در بازسازی بافت، عفونتهای مکرر و کاهش کیفیت التیام زخم، آسیبهای کوچک را به مسیرهای پایدار تبدیل میسازد.
تأثیر جراحیها و پرتودرمانی بر ایجاد فیستول
جراحیهای ناحیه لگن و پرتودرمانی، بهعنوان درمانهای ضروری در برخی بیماریها، نقش مهمی در بروز فیستول واژن دارند. هر دو عامل با تخریب بافت، اختلال در خونرسانی و ایجاد التهاب مزمن، زمینهای برای شکلگیری مسیر نابجا میان واژن و اندامهای اطراف فراهم میکنند. شناخت مکانیزم آسیب، نوع جراحی و دوز پرتودرمانی، در پیشگیری و برنامهریزی درمانی اهمیت بالایی دارد.
۱. جراحیهای لگنی
عملهای جراحی بر روی رحم، مثانه، رکتوم، واژن و پرینه، ضمن اصلاح مشکلات اولیه، خطر آسیب بافتهای اطراف را به همراه دارند. برشهای عمیق، چسبندگیهای ناشی از جراحیهای قبلی و التهاب پس از عمل، مسیر تشکیل فیستول را هموار میسازند. جراحیهای درمان سرطان لگن، شامل هیسترکتومی وسیع یا برداشت تومورهای رکتوم، بیشترین ریسک را ایجاد میکنند.
۲. جراحیهای ترمیمی یا متعدد
تکرار جراحیها در یک ناحیه، بهویژه در بیمارانی با اسکار و التهاب مزمن، کیفیت بافت را کاهش داده و ترمیم طبیعی را مختل میکند. هر بار برش یا دستکاری بافت، احتمال ایجاد مسیر فیستولی را افزایش میدهد و اغلب فیستولهای ناشی از جراحیهای متعدد، پیچیده و مقاوم به درمان هستند.
۳. پرتودرمانی لگنی
پرتودرمانی جهت درمان سرطانهای رحم، سرویکس، مثانه و رکتوم، با تخریب تدریجی بافتهای لگنی، کاهش خونرسانی و فیبروز موضعی همراه است. این تغییرات ساختاری، بافت را ضعیف و مستعد ایجاد مسیر فیستولی میسازند. فیستولهای ناشی از پرتودرمانی معمولاً دیررس و گسترده هستند و درمان آنها نیازمند برنامهریزی دقیق جراحی و حمایت بافتی است.
۴. ترکیب جراحی و پرتودرمانی
بیمارانی که هر دو روش درمانی را تجربه کردهاند، بیشترین ریسک فیستول را دارند. آسیب همزمان بافت، کاهش ظرفیت ترمیم و التهاب مزمن، مسیر فیستولی را تثبیت میکند و احتمال عود پس از درمان جراحی را افزایش میدهد.
۵. نقش ارزیابی پیش از درمان
بررسی سابقه جراحی، میزان پرتودرمانی و وضعیت بافت قبل از هر مداخله، امکان پیشبینی ریسک فیستول را فراهم میکند. این ارزیابی، پایه تصمیمگیری برای انتخاب تکنیک جراحی مناسب و کاهش عوارض بعدی است.
دیورتیکولیت و نقش آن در بروز فیستول
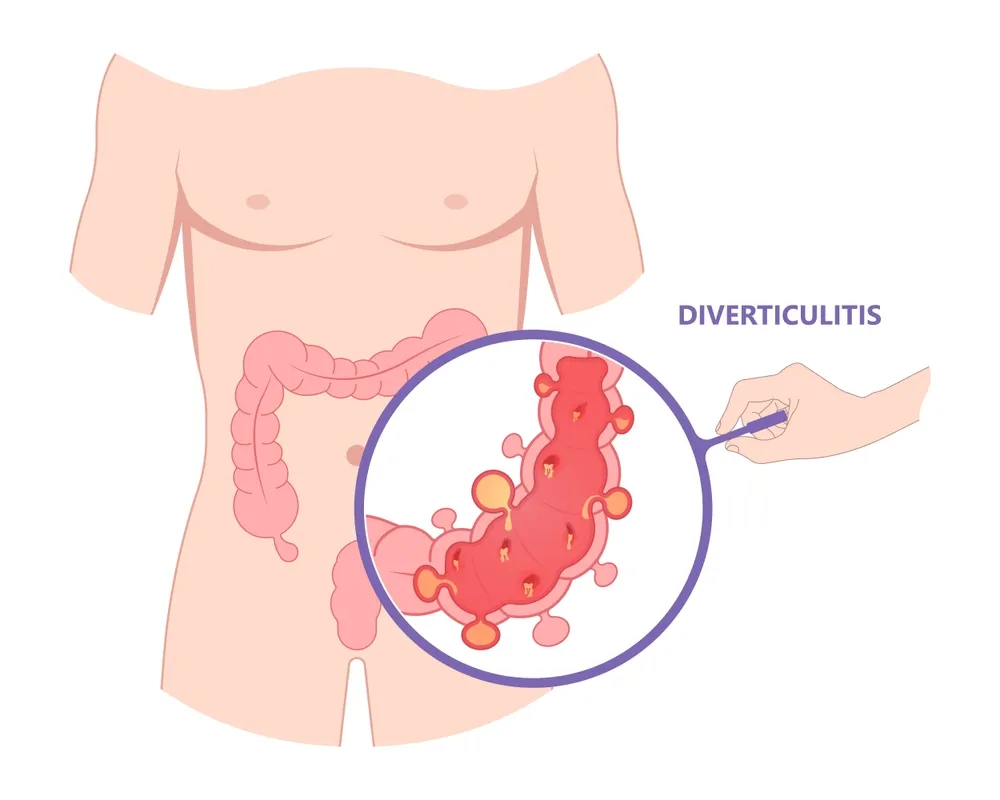
دیورتیکولیت یک التهاب یا عفونت کیسههای کوچک و برآمده در دیواره روده بزرگ است که به تخریب موضعی بافت و ایجاد آبسههای لگنی منجر میشود. این فرآیند التهاب شدید و نکروز بافتی، زمینه مناسبی برای تشکیل مسیرهای نابجا میان روده و واژن ایجاد میکند و یکی از عوامل مهم فیستول رکتوواژینال به شمار میرود.
۱. ایجاد آبسه و فشار موضعی
التهاب دیورتیکولیت اغلب با تشکیل آبسههای کوچک یا بزرگ همراه است. تجمع چرک و فشار ناشی از آبسه بر دیواره روده، احتمال نفوذ بافت به سمت واژن را افزایش میدهد و مسیر اولیه فیستول شکل میگیرد.
۲. نکروز و تخریب بافت
عفونت مزمن و التهاب طولانی، بافت روده و بافت اطراف را تخریب میکند. نکروز موضعی، اتصال غیرطبیعی میان اندامها را تسهیل میکند و شرایط لازم برای عبور محتویات روده به واژن فراهم میشود.
۳. عفونت مزمن و التهاب پایدار
دیورتیکولیت طولانیمدت، با ایجاد التهاب مداوم در ناحیه لگن، پاسخ ایمنی موضعی را تحت فشار قرار میدهد. این التهاب پایدار، روند ترمیم طبیعی بافتها را مختل کرده و مسیر فیستولی را تثبیت میسازد.
۴. فیستولهای پیچیده و چند شاخه
فیستولهای ناشی از دیورتیکولیت اغلب چند شاخه و پیچیدهاند، زیرا مسیر التهاب و تخریب بافت از چند نقطه ایجاد شده است. این پیچیدگی درمان جراحی را دشوار کرده و نیاز به برنامهریزی دقیق پیش از مداخله دارد.
۵. پیشگیری و اهمیت درمان به موقع دیورتیکولیت
تشخیص زودهنگام دیورتیکولیت، کنترل التهاب و درمان عفونت، نقش مهمی در پیشگیری از تشکیل فیستول ایفا میکند. مدیریت به موقع این بیماری از شدت آسیب بافتی و نیاز به جراحیهای پیچیده جلوگیری میکند.
روشهای تشخیص بالینی فیستول واژن
تشخیص بالینی فیستول واژن، یکی از مراحل اساسی در مدیریت این بیماری پیچیده محسوب میشود و پایه تصمیمگیری برای انتخاب روش درمانی و برنامهریزی جراحی است. فرآیند تشخیص بالینی شامل جمعآوری تاریخچه دقیق پزشکی، ارزیابی علائم بیمار، معاینه مستقیم واژن و پرینه و استفاده از تستهای ساده و تخصصی بالینی است. هدف اصلی، تعیین نوع، محل، طول مسیر و شدت آسیب بافتی فیستول است تا راهکار درمانی مناسب انتخاب شود و خطر عود کاهش یابد.
۱. معاینه بالینی مستقیم
معاینه مستقیم واژن و پرینه، اولین و مهمترین مرحله تشخیص است. پزشک با بررسی ظاهری، لمس دقیق نواحی مشکوک و توجه به خروج ترشحات غیرطبیعی، موقعیت و اندازه مسیر فیستولی را تخمین میزند. این معاینه امکان شناسایی انواع فیستول رکتوواژینال، وزیکوواژینال و اورتروواژینال را فراهم میکند. علاوه بر این، معاینه دقیق نشاندهنده وجود التهاب، اسکار، نکروز بافت یا عفونت ثانویه است که اطلاعات ضروری برای برنامهریزی درمان ارائه میدهد.
۲. بررسی جامع علائم و نشانهها
تاریخچه پزشکی و شرح دقیق علائم بیمار نقش کلیدی در تشخیص بالینی دارد. علائمی مانند نشت ترشحات، ادرار یا مدفوع، بوی نامطبوع، درد لگنی و اختلال عملکرد جنسی، مسیر فیستولی را مشخص کرده و شدت آسیب را نشان میدهد. ترکیب این اطلاعات با یافتههای معاینه بالینی، احتمال خطا در تشخیص را کاهش داده و مسیر اقدامات تکمیلی مانند تصویربرداری یا تستهای تخصصی را روشن میسازد.
۳. تستهای ساده بالینی
برخی تستهای بالینی ساده، مانند استفاده از رنگهای خوراکی، محلولهای رنگی یا کاغذهای مخصوص، برای بررسی مسیر ترشحات و تعیین اتصال فیستول به اندامهای مجاور استفاده میشوند. این تستها بدون نیاز به تجهیزات پیشرفته، اطلاعات اولیه مفیدی درباره طول مسیر، محل اتصال و شدت نشت فراهم میکنند و اغلب اولین گام در برنامهریزی درمانی هستند.
۴. معاینات مقعدی و واژینال ترکیبی
در فیستولهای رکتوواژینال و برخی فیستولهای پیچیده، ترکیب معاینه مقعدی با لمس دیواره واژن، دید دقیقی از مسیر فیستول و میزان آسیب عضلانی ارائه میدهد. این معاینات، علاوه بر تشخیص، نقش اساسی در تعیین روش جراحی، تکنیک ترمیم و انتخاب ابزار مناسب دارد و احتمال عود پس از عمل را کاهش میدهد.
۵. اهمیت تجربه و تخصص بالینی پزشک
تشخیص بالینی موفق، ارتباط مستقیمی با مهارت و تجربه پزشک دارد. درک کامل آناتومی لگن، شناخت انواع فیستول، توانایی تشخیص مسیرهای پیچیده و بررسی دقیق علائم بالینی، کیفیت ارزیابی را افزایش میدهد. پزشک متخصص با ترکیب یافتههای بالینی و تصویربرداریهای تکمیلی، امکان انتخاب بهترین روش درمانی و کاهش عوارض پس از جراحی را فراهم میسازد.
۶. نقش تشخیص بالینی در برنامهریزی درمان
تشخیص دقیق بالینی، پایه تمامی تصمیمات درمانی است. تعیین نوع فیستول، شدت آسیب و ارتباط آن با اندامهای مجاور، امکان انتخاب روش جراحی مناسب یا درمان غیرجراحی را فراهم میکند. همچنین، ارزیابی بالینی به پیشبینی پیچیدگی عمل و برنامهریزی مراقبتهای بعد از جراحی کمک کرده و احتمال موفقیت درمان را افزایش میدهد.
ارزیابی فیستول با تستهای تخصصی و تصویربرداری
پس از تشخیص بالینی اولیه، ارزیابی فیستول با تستهای تخصصی و تصویربرداری نقش حیاتی در تعیین نوع، مسیر، طول و شدت آسیب بافتی دارد. این مرحله، پایه برنامهریزی جراحی و انتخاب روش درمانی مناسب است و به تشخیص دقیق فیستولهای پیچیده یا چند شاخه کمک میکند. استفاده از تکنیکهای تصویربرداری و تستهای تخصصی، میزان موفقیت درمان و کاهش عوارض پس از جراحی را تضمین میکند.
۱. سیستوسکوپی
سیستوسکوپی یک روش تخصصی برای بررسی ارتباط بین واژن و مثانه است. در این روش، پزشک با استفاده از یک ابزار نازک و انعطافپذیر، داخل مثانه را مشاهده کرده و محل اتصال فیستول، اندازه و شرایط بافت اطراف را ارزیابی میکند. این روش به تشخیص دقیق فیستول وزیکوواژینال و برنامهریزی ترمیم جراحی کمک میکند.
۲. تست رنگ آبی و تستهای دو رنگ
تستهای رنگی، از جمله استفاده از محلولهای آبی یا دو رنگ، ابزار ساده اما مؤثر برای شناسایی مسیر فیستول هستند. در این تست، رنگ از مثانه یا روده تزریق شده و مشاهده خروج آن از واژن، محل اتصال و طول مسیر فیستول را مشخص میکند. این روش بدون نیاز به تجهیزات پیچیده، اطلاعات کلیدی برای برنامه درمانی ارائه میدهد.
۳. تصویربرداری با اشعه ایکس و سیتی اسکن
تصویربرداری با اشعه ایکس همراه با تزریق ماده حاجب، امکان دید دقیق مسیر فیستول و ارتباط آن با اندامهای مجاور را فراهم میکند. سیتی اسکن نیز اطلاعات سهبعدی از محل فیستول و شرایط بافتهای اطراف ارائه میدهد و در فیستولهای پیچیده یا تکراری، برنامهریزی دقیق جراحی را ممکن میسازد.
۴. ام آر آی (MRI)
ام آر آی یکی از دقیقترین روشهای تصویربرداری برای ارزیابی فیستول است. این تکنیک با تفکیک بالا، مسیر فیستول، شاخههای متعدد و وضعیت بافتهای اطراف را نشان میدهد. ام آر آی به تشخیص فیستولهای پیچیده، ارتباط با عضلات لگن و ارزیابی عفونت یا التهاب کمک میکند و برای جراحیهای ترمیمی ضروری است.
۵. اولتراسونوگرافی تخصصی
استفاده از سونوگرافی لگنی یا ترانس واژینال، ابزاری غیرتهاجمی برای بررسی مسیر فیستول و وضعیت بافتهای اطراف فراهم میکند. این روش امکان مشاهده آبسهها، مایع جمعشده و ارتباط فیستول با اندامهای مجاور را فراهم کرده و در پیگیری درمان پس از جراحی مفید است.
۶. اهمیت ترکیب روشها
ترکیب روشهای تصویربرداری و تستهای تخصصی، تشخیص دقیق و برنامهریزی بهتر درمان را امکانپذیر میسازد. استفاده همزمان از سیستوسکوپی، تست رنگی و ام آر آی، مسیر فیستول را بهطور کامل مشخص کرده و خطر عود پس از ترمیم جراحی را کاهش میدهد. این رویکرد چندجانبه، پایه درمان موفق فیستولهای پیچیده است.
راهکارهای درمانی و ترمیم فیستول واژن
درمان فیستول واژن، فرآیندی چندمرحلهای و تخصصی است که هدف آن اصلاح مسیر نابجا، بازسازی بافتهای آسیبدیده و بهبود عملکرد طبیعی اندامهای لگنی است. انتخاب روش درمانی بر اساس نوع فیستول، اندازه مسیر، شرایط بافتی، وجود عفونت و سابقه درمانهای قبلی انجام میشود. برنامه درمانی شامل مراقبتهای پیش از جراحی، مداخلات جراحی و اقدامات حمایتی پس از ترمیم است.
۱. مراقبتهای پیش از درمان
قبل از اقدام به هر نوع درمان، کنترل عفونت، بهبود وضعیت عمومی بیمار و آمادهسازی بافتها ضروری است. درمان عفونت، کاهش التهاب و مدیریت بیماریهای زمینهای مانند دیورتیکولیت یا کرون، کیفیت ترمیم را افزایش میدهد. این مرحله شامل مصرف آنتیبیوتیک، بهبود وضعیت تغذیه و تقویت سیستم ایمنی نیز میشود.
۲. ترمیم جراحی فیستول
جراحی، روش اصلی درمان اکثر فیستولها است و بر اصلاح مسیر نابجا و بازسازی دیوارههای آسیبدیده تمرکز دارد. تکنیکهای مختلف جراحی شامل:
ترمیم مستقیم: برای فیستولهای کوچک و ساده، ترمیم مستقیم مسیر فیستولی و دوخت بافتهای سالم به یکدیگر کافی است.
پیوند بافتی یا فلوپ: در فیستولهای بزرگ یا پیچیده، استفاده از بافتهای اطراف برای پوشش مسیر و تقویت ترمیم انجام میشود.
جراحی مرحلهای: در موارد عود یا عفونت مزمن، ترمیم در چند مرحله انجام شده و بافت آسیبدیده بهتدریج بازسازی میشود.
هدف جراحی، بسته شدن مسیر نابجا، حفظ عملکرد مثانه و روده و پیشگیری از عود فیستول است.
۳. درمانهای غیرجراحی و حمایتی
در برخی فیستولهای کوچک و تازه، مراقبت حمایتی شامل کنترل عفونت، استراحت لگن و نظارت دقیق بر ترشحات، امکان ترمیم طبیعی بافتها را فراهم میکند. این روش بهویژه در بیمارانی با شرایط عمومی ضعیف یا فیستولهای کمعمق، ارزش بالینی دارد. با این حال، اکثر فیستولها نیازمند جراحی تخصصی هستند.
۴. استفاده از لیزر و تکنیکهای نوین
در مراکز تخصصی، استفاده از لیزر برای تحریک ترمیم بافت و کاهش التهاب در فیستولهای کوچک و سطحی کاربرد دارد. این روش کمتر تهاجمی بوده و باعث بهبود وضعیت بافت اطراف میشود، اما برای فیستولهای بزرگ یا پیچیده، مکمل درمان جراحی به شمار میرود.
۵. پیگیری و مراقبت پس از درمان
پیگیری منظم پس از ترمیم، بخش مهمی از درمان فیستول است. کنترل ترشحات، بررسی عفونت و مراقبت از بخیهها، از عود فیستول جلوگیری کرده و کیفیت زندگی بیمار را بهبود میبخشد. همچنین، آموزش به بیمار درباره وضعیت تغذیه، بهداشت ناحیه لگن و فعالیتهای فیزیکی، نقش مهمی در موفقیت درمان دارد.
۶. انتخاب روش درمان بر اساس نوع فیستول
فیستول رکتوواژینال: ترمیم جراحی مرحلهای یا استفاده از بافت فلوپ برای جلوگیری از عود.
فیستول وزیکو واژینال: جراحی مستقیم یا بازسازی بافت مثانه و واژن.
فیستولهای پیچیده یا ناشی از بیماری زمینهای: درمان ترکیبی شامل کنترل بیماری، جراحی مرحلهای و حمایت بافتی.
سؤالات متداول درباره فیستول واژن
۱. فیستول واژن چیست و چگونه شکل میگیرد؟
فیستول واژن یک مسیر غیرطبیعی میان واژن و اندامهای مجاور مانند رکتوم، مثانه یا پیشابراه است. این مسیر در نتیجه آسیب بافتی، التهاب مزمن، زایمان سخت، جراحیهای لگن یا بیماریهای زمینهای ایجاد میشود و عملکرد طبیعی دستگاه تناسلی و ادراری را مختل میکند.
۲. نشانههای شایع فیستول واژن چیست؟
از نشانههای بارز فیستول واژن میتوان به نشت مداوم ترشحات، ادرار یا مدفوع از واژن، بوی نامطبوع، التهاب و تحریک پوستی، درد لگنی و اختلال در روابط جنسی اشاره کرد. شدت نشانهها بسته به نوع و مسیر فیستول متفاوت است.
۳. چه عواملی زمینهساز ایجاد فیستول هستند؟
زایمان سخت، جراحیهای لگن، پرتودرمانی، بیماریهای التهابی روده مانند کرون، دیورتیکولیت، عفونتهای شدید لگنی و تومورهای بدخیم، مهمترین عوامل زمینهساز ایجاد فیستول واژن هستند.
۴. چگونه فیستول واژن تشخیص داده میشود؟
تشخیص با بررسی تاریخچه بیمار، معاینه بالینی واژن و پرینه، تستهای رنگی و تصویربرداری تخصصی مانند سیستوسکوپی، امآرآی، سیتی اسکن و سونوگرافی انجام میشود. ترکیب روشهای بالینی و تصویربرداری، دقیقترین ارزیابی را فراهم میکند.
۵. آیا فیستول واژن درمانپذیر است؟
فیستول واژن با درمان مناسب، شامل مراقبتهای پیش از جراحی، ترمیم جراحی، استفاده از بافتهای فلوپ و مراقبت پس از درمان، قابل اصلاح است. درمان موفق به نوع، اندازه و پیچیدگی فیستول بستگی دارد.
۶. روشهای جراحی برای ترمیم فیستول چیست؟
روشهای جراحی شامل ترمیم مستقیم برای فیستولهای کوچک، استفاده از بافت فلوپ برای فیستولهای پیچیده، و جراحی مرحلهای برای موارد عود یا عفونت مزمن است. هدف ترمیم کامل مسیر نابجا، بازسازی بافت و حفظ عملکرد اندامها است.
۷. آیا درمان غیرجراحی نیز وجود دارد؟
در فیستولهای کوچک و سطحی، مراقبت حمایتی شامل کنترل عفونت، استراحت لگن و پیگیری وضعیت ترشحات، امکان ترمیم بافتها را فراهم میکند. با این حال، اکثر فیستولها نیازمند جراحی تخصصی هستند.
۸. نقش پرتودرمانی و بیماریهای زمینهای در پیچیدگی فیستول چیست؟
پرتودرمانی و بیماریهای زمینهای مانند کرون یا دیورتیکولیت با تخریب بافت و التهاب مزمن، مسیر فیستولی را پیچیده و ترمیم آن را دشوار میسازند. فیستولهای ناشی از این عوامل غالباً چند شاخه و مقاوم به درمان هستند.
۹. چه اقداماتی پس از جراحی برای پیشگیری از عود فیستول لازم است؟
پیگیری منظم، کنترل ترشحات، پیشگیری از عفونت، مراقبت از بخیهها و رعایت بهداشت لگن، پیشگیری از عود را تضمین میکند. همچنین، آموزش بیمار درباره تغذیه، فعالیت بدنی و مدیریت بیماریهای زمینهای اهمیت زیادی دارد.