انسداد روده: دلایل، علائم و راههای درمان
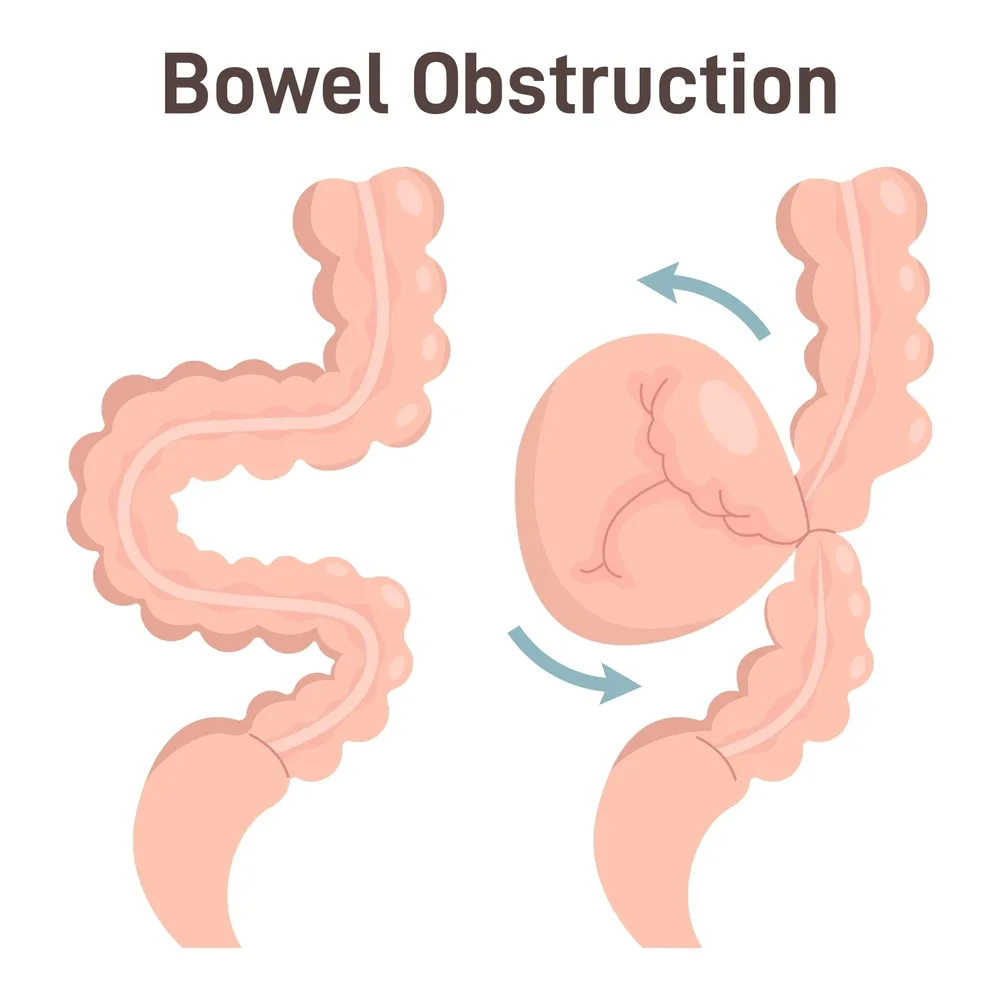
انسداد روده یکی از اختلالات مهم و بالقوه خطرناک دستگاه گوارش است که در آن، مسیر عبور محتویات روده بهصورت کامل یا نسبی مسدود میشود. این وضعیت در بخشهای مختلف روده کوچک یا بزرگ رخ می دهد و در صورت عدم درمان بهموقع، منجر به عوارض جدی مانند نکروز بافتی، عفونت و حتی پارگی روده می شود. علتهای بروز انسداد روده معمولاً شامل چسبندگیهای پس از جراحی، تومورها، پیچخوردگی روده (ولوولوس)، فتقها یا تجمع مواد غیرقابلهضم در مسیر روده است. تشخیص بهموقع این عارضه، با بهرهگیری از روشهای تصویربرداری پیشرفته و معاینه بالینی دقیق انجام میشود. درمان انسداد روده بسته به نوع و شدت آن، شامل اقدامات محافظه کارانه مانند استراحت روده و سرمتراپی یا مداخلات جراحی برای رفع انسداد فیزیکی می باشد. آگاهی از علائم هشداردهنده و مراجعه سریع به پزشک، نقش کلیدی در پیشگیری از پیشرفت بیماری و حفظ عملکرد طبیعی دستگاه گوارش دارد.
مهمترین علائم و نشانههای انسداد روده
بروز انسداد در روده معمولاً با مجموعهای از علائم بالینی همراه است که شدت و نوع آنها بسته به محل انسداد، میزان گرفتگی و وضعیت عمومی بیمار متفاوت خواهد بود. شناسایی سریع این نشانهها در تشخیص زودهنگام و جلوگیری از عوارض جدی مانند سوراخشدگی یا نکروز روده اهمیت ویژهای دارد.
درد شکمی مداوم و کولیکی
درد شکم از شاخصترین نشانههای انسداد روده است. این درد معمولاً بهصورت کولیکی (انقباضی و دورهای) احساس میشود و با انباشته شدن گاز و مایعات در روده شدت مییابد. در انسداد کامل، درد مداوم و همراه با حساسیت شدید شکمی می باشد.
تهوع، استفراغ و بیاشتهایی
بهدلیل توقف حرکات طبیعی روده، محتویات گوارشی در مسیر خود پیش نمیروند و در نتیجه، بیمار دچار تهوع و استفراغهای مکرر میشود. در انسداد روده کوچک، استفراغ معمولاً زودتر بروز میکند، در حالیکه در انسداد روده بزرگ، علائم دیرتر ظاهر میشوند. بیاشتهایی و احساس پری شکم نیز از علائم شایع همراه هستند.
نفخ و اتساع شکم
انباشت گاز و مایعات در قسمتهای فوقانی انسداد موجب بزرگ شدن قابلتوجه شکم میشود. در معاینه بالینی، صدای رودهها ممکن است در مراحل اولیه افزایش یابد و در مراحل پیشرفته بهطور کامل از بین برود که نشانهای از توقف فعالیت حرکتی روده است.
یبوست و عدم دفع گاز یا مدفوع
در موارد انسداد کامل، عبور گاز و مدفوع بهطور کامل متوقف میشود. این وضعیت یکی از نشانههای هشداردهنده و جدی به شمار میرود. در انسداد نسبی، ممکن است یبوست شدید یا دفع ناقص مشاهده شود.
علائم عمومی و سیستمیک
در مراحل پیشرفته بیماری، ممکن است بیمار دچار تب، افزایش ضربان قلب، کاهش فشار خون و کمآبی بدن شود. این علائم نشانهای از نکروز یا عفونت روده می باشند و نیازمند مداخله فوری پزشکی هستند.
ویژگیها و علل بروز انسداد روده کوچک
انسداد روده کوچک یکی از شایعترین فوریتهای گوارشی بهشمار میرود و زمانی رخ میدهد که عبور طبیعی مواد غذایی، مایعات و ترشحات گوارشی در مسیر روده کوچک متوقف یا محدود میشود. این وضعیت بهصورت کامل یا نسبی ایجاد می شود و در صورت عدم درمان بهموقع، منجر به ایسکمی، نکروز یا سوراخشدگی دیواره روده می گردد. درک ویژگیهای بالینی و شناخت علل زمینهساز، نقش مهمی در تشخیص سریع و انتخاب روش درمانی مناسب دارد.
ویژگیهای بالینی انسداد روده کوچک
انسداد روده کوچک معمولاً با دردهای کولیکی شدید در ناحیه میانی شکم آغاز میشود. بیمار ممکن است احساس پری و نفخ شدید داشته باشد و در مراحل اولیه دچار تهوع و استفراغ مکرر شود. با پیشرفت بیماری، حرکات دودی روده کاهش یافته و صدای رودهها بهتدریج قطع میشود. در تصویربرداری شکم، معمولاً تجمع گاز و مایعات در حلقههای روده مشاهده میشود که نشانه بارز این عارضه است.
چسبندگیهای پس از جراحی (Adhesions)
یکی از شایعترین علل انسداد روده کوچک، تشکیل چسبندگیهای فیبروزی پس از جراحیهای شکمی است. این چسبندگیها موجب پیچخوردگی یا کشش غیرطبیعی روده شده و مسیر عبور محتویات را مسدود میکنند.
فتقهای شکمی و کشاله ران
فتق زمانی ایجاد میشود که بخشی از روده از طریق نقطهای ضعیف در دیواره شکم بیرونزدگی پیدا کند. در صورتیکه این بخش گرفتار شود، جریان خون در آن قطع و انسداد ایجاد میگردد. این نوع انسداد معمولاً نیاز به مداخله جراحی فوری دارد.
تومورها و ضایعات فشاری خارجی
رشد تودههای خوشخیم یا بدخیم در دیواره روده یا اطراف آن موجب تنگی یا انسداد کامل مسیر می شود. در بیماران مبتلا به سرطانهای گوارشی، این علت از اهمیت ویژهای برخوردار است.
علل عملکردی یا غیر مکانیکی
در برخی موارد، انسداد روده کوچک بدون وجود مانع فیزیکی رخ میدهد که به آن ایلئوس فلجی گفته میشود. این وضعیت ممکن است بر اثر عفونتهای شدید، اختلالات الکترولیتی، التهاب حاد صفاق یا مصرف داروهای خاص ایجاد شود.
جسم خارجی و سنگ صفراوی
بلع اجسام غیرقابلهضم، تودههای مو (Bezoar) یا ورود سنگ صفراوی بزرگ به روده از دیگر علل نادر ولی مهم انسداد روده کوچک بهشمار میروند.
انسداد روده بزرگ و تأثیر آن بر عملکرد گوارش
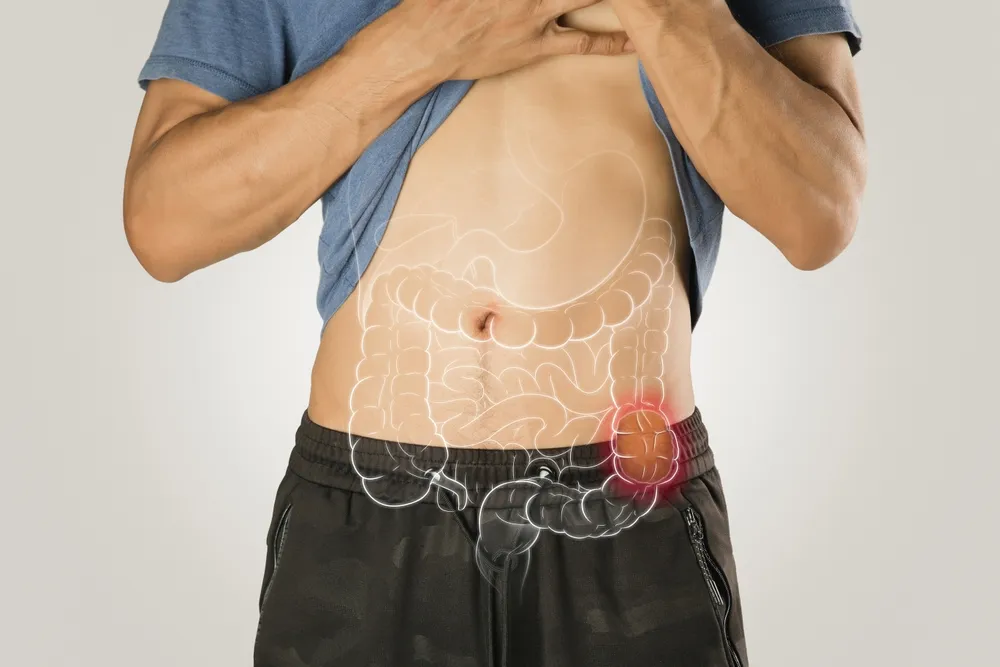
انسداد روده بزرگ یکی از اختلالات مهم و تهدید کننده دستگاه گوارش است که معمولاً بهدلیل وجود مانع مکانیکی در مسیر کولون یا رکتوم ایجاد میشود. این عارضه منجر به تجمع گاز، مایع و مواد دفعی در بخشهای فوقانی انسداد شده و در نهایت باعث اختلال در جذب آب و الکترولیتها، درد شکمی و مسمومیت سیستمیک میگردد. انسداد روده بزرگ بهدلیل وسعت سطح جذب و نقش حیاتی در فرآیند گوارش، تأثیرات قابلتوجهی بر تعادل فیزیولوژیک بدن می گذارد.
ویژگیهای بالینی انسداد روده بزرگ
علائم انسداد در کولون معمولاً بهصورت تدریجی ظاهر میشوند. بیمار ممکن است در ابتدا دچار نفخ، یبوست و احساس سنگینی شکم شود و بهتدریج با درد مبهم شکمی، تهوع و استفراغ تاخیری روبهرو گردد. در معاینه فیزیکی، شکم معمولاً متسع است و صدای رودهها کاهش یافته یا کاملاً از بین رفته است. در مراحل پیشرفته، احتمال پارگی دیواره کولون و بروز عفونت صفاقی افزایش مییابد.
تومورهای کولورکتال
سرطان کولون و رکتوم از شایعترین علل انسداد روده بزرگ به شمار میرود. تودههای سرطانی با تنگ کردن مجرای روده یا ایجاد فشار خارجی، عبور محتویات را مختل می کنند. این نوع انسداد معمولاً در ناحیه سیگموئید یا رکتوم رخ میدهد و اغلب نیازمند جراحی فوری است.
چرخش یا پیچخوردگی روده (Volvulus)
در این وضعیت، بخشی از روده بزرگ به دور محور خود میچرخد و موجب انسداد کامل جریان محتویات میشود. این حالت بیشتر در ناحیه سیگموئید و سکوم مشاهده شده و در صورت عدم درمان سریع، منجر به ایسکمی و نکروز بافتی خواهد شد.
انقباضها و تنگیهای ناشی از التهاب یا جراحی
التهاب مزمن روده (مانند کولیت اولسراتیو یا بیماری کرون) و نیز اسکارهای پس از جراحی شکم، باعث تنگی مجرای کولون می شوند. این نوع انسداد معمولاً تدریجی بوده و با دورههای یبوست مزمن و نفخ همراه است.
تاثیر انسداد روده بزرگ بر عملکرد گوارشی
روده بزرگ نقش کلیدی در جذب آب، تنظیم تعادل الکترولیتها و ذخیره مواد دفعی دارد. در صورت انسداد، این فرآیندها مختل شده و بدن دچار کمآبی، اختلال الکترولیتی و افزایش سموم گوارشی میشود. همچنین فشار داخل روده افزایش مییابد که به پارگی دیواره و بروز پریتونیت منجر می گردد.
علتهای اصلی چسبندگی روده و عوامل مؤثر بر آن
چسبندگی روده یکی از عوارض شایع پس از جراحیهای شکمی یا التهابات داخلی است که در اثر تشکیل بافتهای فیبروزی بین حلقههای روده یا بین روده و دیواره شکم ایجاد میشود. این چسبندگیها باعث کاهش تحرک طبیعی روده، کشش بافتها و در نهایت انسداد نسبی یا کامل مجرا میشوند. شناخت دقیق علل ایجاد چسبندگی روده نقش مهمی در پیشگیری و درمان مؤثر این عارضه دارد.
جراحیهای شکمی و لگنی
شایعترین علت چسبندگی روده، جراحیهای داخل شکمی مانند برداشتن آپاندیس، عمل سزارین، هیسترکتومی یا جراحیهای کولون است. در حین عمل جراحی، صدمات مکانیکی به لایه صفاق (پریتونئوم) موجب تحریک پاسخ التهابی و تولید رشتههای فیبرینی می شود. در صورت جذبنشدن این رشتهها، بافتهای فیبروزی دائمی تشکیل میگردد که حلقههای روده را به یکدیگر متصل میکند.
التهابات و عفونتهای صفاقی
عفونتهای حاد یا مزمن صفاق (پریتونیت) یکی دیگر از دلایل مهم چسبندگی روده است. در این شرایط، تجمع سلولهای التهابی و ترشح مواد فیبروتیک منجر به اتصال بخشهای مختلف روده و اختلال در عملکرد طبیعی آن میشود.
بیماریهای التهابی روده (IBD)
بیماریهایی نظیر کرون و کولیت اولسراتیو که موجب التهاب مزمن دیواره روده میشوند، باعث تخریب لایههای بافتی و ایجاد چسبندگیهای داخلی می گردند. این فرآیند در طول زمان پیشرفت کرده و خطر انسداد روده را افزایش میدهد.
آسیبهای مکانیکی و ضربههای شکمی
ضربههای شدید به شکم، تصادفات یا حتی برخی از اقدامات درمانی داخل شکمی منجر به تحریک بافت صفاق و تشکیل چسبندگی می شوند. این نوع چسبندگی معمولاً بهصورت موضعی و در محل آسیب ایجاد میشود.
وجود جسم خارجی یا مواد تحریککننده در حفره شکمی
در برخی موارد، ورود جسم خارجی، بخیههای غیرقابلجذب یا مواد تحریککننده در حین جراحی ممکن است پاسخ التهابی مزمن ایجاد کرده و زمینهساز تشکیل بافت فیبروزی بین اندامها شود.
عوامل مستعد کننده فردی
برخی بیماران بهدلیل ویژگیهای ژنتیکی یا واکنش بیشازحد سیستم ایمنی، تمایل بیشتری به تشکیل بافت فیبروتیک دارند. علاوه بر این، کمتحرکی پس از عمل جراحی و تغذیه نامناسب نیز از عوامل تشدید کننده چسبندگی به شمار میروند.
تفاوت انسداد واقعی و انسداد کاذب روده
انسداد روده به دو شکل اصلی بروز می یابد: انسداد واقعی (مکانیکی) و انسداد کاذب (عملکردی یا فلجی). تشخیص تمایز میان این دو نوع انسداد برای انتخاب روش درمانی مناسب اهمیت حیاتی دارد، زیرا هر کدام مکانیسم ایجاد، علائم بالینی و روند درمان متفاوتی دارند.
تعریف انسداد واقعی (Mechanical Obstruction)
در انسداد واقعی، مانع فیزیکی مشخصی در مسیر عبور محتویات روده وجود دارد که ممکن است ناشی از چسبندگی، تومور، فتق، پیچخوردگی یا وجود جسم خارجی باشد. در این حالت، حرکات دودی روده فعال است اما بهدلیل وجود مانع، محتویات عبور میکنند.
درمان انسداد مکانیکی معمولاً نیازمند مداخله جراحی یا رفع مستقیم مانع است، زیرا درمان دارویی بهتنهایی نمیتواند مسیر را باز کند.
تعریف انسداد کاذب (Paralytic or Functional Ileus)
انسداد کاذب یا ایلئوس فلجی، در واقع توقف موقت حرکات طبیعی روده بدون وجود مانع فیزیکی است. این وضعیت اغلب پس از جراحیهای شکمی، التهاب صفاق، عفونتهای شدید، اختلالات الکترولیتی یا مصرف برخی داروها (بهویژه مخدرها و آنتیکولینرژیکها) رخ میدهد.
در این نوع انسداد، دیواره روده توانایی انقباض خود را از دست میدهد و در نتیجه گاز و مایعات درون روده تجمع پیدا میکنند. درمان معمولاً با اقدامات حمایتی، اصلاح الکترولیتها، قطع داروهای مهار کننده حرکات روده و تحریک حرکات طبیعی دستگاه گوارش انجام میشود.
تفاوتهای بالینی و تشخیصی
از نظر بالینی، در انسداد واقعی معمولاً دردهای کولیکی، صداهای رودهای افزایشیافته و در مراحل پیشرفته قطع حرکات دودی مشاهده میشود، در حالیکه در انسداد کاذب، صداهای رودهای از ابتدا کاهش یافته یا غایب اند و درد شکمی اغلب منتشر و غیر کولیکی است.
در تصویربرداری (مانند سیتیاسکن یا رادیوگرافی)، انسداد واقعی با سطوح مشخص گاز-مایع و اتساع موضعی همراه است، اما در انسداد کاذب، اتساع منتشر و یکنواخت رودهها بدون وجود مانع فیزیکی مشاهده میشود.
اهمیت تشخیص افتراقی در انتخاب درمان
افتراق دقیق بین انسداد واقعی و کاذب برای پیشگیری از عوارضی مانند نکروز یا سوراخشدگی روده ضروری است. تاخیر در تشخیص ممکن است منجر به وخامت وضعیت بیمار شود. پزشک با توجه به شرح حال، معاینه فیزیکی، یافتههای تصویربرداری و پاسخ بیمار به درمان اولیه نوع انسداد را تعیین میکند.
روشهای تخصصی تشخیص انسداد روده
تشخیص دقیق انسداد روده نیازمند بررسی جامع بالینی و استفاده از روشهای پاراکلینیکی پیشرفته است. هدف از این فرایند، تعیین محل، نوع، شدت و علت انسداد است تا از بروز عوارض خطرناک مانند ایسکمی یا پارگی روده پیشگیری شود. ارزیابی بهموقع توسط پزشک متخصص گوارش یا جراح عمومی، نقش تعیینکنندهای در موفقیت درمان دارد.
بررسی شرح حال و معاینه فیزیکی
اولین گام در ارزیابی بیماران مشکوک به انسداد روده، گرفتن شرح حال دقیق از علائم مانند درد شکمی، تهوع، استفراغ، یبوست و نفخ است. در معاینه فیزیکی، پزشک معمولاً شکم را از نظر اتساع، حساسیت، صداهای رودهای و نشانههای پریتونیت بررسی میکند.
وجود صداهای زیاد و تیز ممکن است نشانگر انسداد مکانیکی باشد، در حالیکه سکوت کامل شکم بیانگر انسداد کاذب یا فلجی روده می باشد.
تصویربرداری ساده شکم (Abdominal X-Ray)
رادیوگرافی شکم یکی از روشهای اولیه و در دسترس برای تشخیص انسداد روده است. در این روش، تجمع گاز و مایع در حلقههای متسع روده مشاهده میشود. در انسداد روده کوچک، حلقهها باریکتر و متعددند، اما در انسداد روده بزرگ، قطر حلقهها بیشتر و تعداد آنها کمتر است.
سیتیاسکن شکم و لگن (CT Scan)
سیتیاسکن با ماده حاجب، دقیقترین روش تصویربرداری در تشخیص انسداد روده محسوب میشود. این روش قادر است محل دقیق انسداد، علت زمینهای (چسبندگی، تومور، فتق یا پیچخوردگی) و میزان خونرسانی به بافت روده را مشخص کند. همچنین به افتراق بین انسداد کامل و نسبی کمک شایانی مینماید.
سونوگرافی شکم
در بیماران باردار یا افرادی که نمیتوانند از تابش اشعه استفاده کنند، سونوگرافی ابزاری ایمن و مفید برای ارزیابی انسداد روده است. این روش تجمع مایعات، حرکات دودی غیر طبیعی و گشاد شدگی حلقههای روده را نشان می دهد.
آزمایشهای خونی و بیوشیمیایی
آزمایشهای خون بهطور غیرمستقیم در تشخیص کمک میکنند. افزایش گلبولهای سفید ممکن است نشانهای از التهاب یا ایسکمی باشد. همچنین بررسی الکترولیتها، عملکرد کلیه و میزان هماتوکریت در ارزیابی وضعیت عمومی بیمار موثر می باشد.
آندوسکوپی و یا کولونوسکوپی تشخیصی
در مواردی که انسداد در روده بزرگ مشکوک باشد، کولونوسکوپی تشخیصی به شناسایی محل و علت انسداد کمک می کند. در برخی موارد خفیف، از طریق آندوسکوپ حتی امکان رفع موقتی انسداد نیز وجود دارد.
نقش تصویربرداری با ماده حاجب (Contrast Study)
در برخی بیماران، تصویربرداری با ماده حاجب از راه دهان یا مقعد برای تعیین نوع و محل انسداد استفاده میشود. این روش علاوه بر تشخیص، گاهی در رفع انسدادهای نسبی نیز نقش درمانی دارد.
درمانهای موثر انسداد روده در کودکان و بزرگسالان
انتخاب روش درمانی برای انسداد روده به عواملی مانند محل انسداد، نوع (کامل یا نسبی)، علت زمینهای و وضعیت عمومی بیمار بستگی دارد. درمان شامل اقدامات حمایتی، دارویی یا مداخلات جراحی می باشد. تشخیص سریع و شروع درمان بهموقع، نقش حیاتی در جلوگیری از عوارضی مانند نکروز یا سوراخشدگی روده ایفا میکند.
اقدامات اولیه و حمایتی در مرحله حاد
در اولین مرحله، بیمار باید بستری و تحت مراقبت دقیق قرار گیرد. معمولاً هیچ ماده غذایی یا مایعی از راه دهان (NPO) تجویز نمیشود تا فشار بر روده کاهش یابد.
یک لوله بینی–معدی (NG Tube) برای تخلیه ترشحات و گازهای تجمعیافته در معده قرار داده میشود که به کاهش تهوع، استفراغ و نفخ کمک میکند.
همچنین تزریق مایعات داخل وریدی و الکترولیتها جهت جبران کمآبی بدن و حفظ تعادل اسید–باز از اهمیت بالایی برخوردار است.
درمان دارویی و غیر جراحی در انسداد های نسبی
در مواردی که انسداد بهصورت نسبی باشد و نشانهای از ایسکمی یا پارگی وجود نداشته باشد، میتوان از درمانهای دارویی و محافظهکارانه استفاده کرد.
داروهای ضدالتهاب، آنتیبیوتیکها برای پیشگیری از عفونت ثانویه و داروهای محرک حرکات روده (در انسداد کاذب یا فلجی) بسته به تشخیص پزشک تجویز میشوند.
در این مرحله، نظارت تصویری مداوم (CT یا X-ray) برای بررسی پیشرفت وضعیت بیمار ضروری است.
مداخلات جراحی در انسدادهای کامل یا پیچیده
در انسداد کامل یا مواردی که علت مکانیکی مانند تومور، پیچخوردگی، چسبندگی یا فتق وجود دارد، درمان جراحی ضروری است.
در طی جراحی، جراح بخش مسدود شده را شناسایی کرده و مانع فیزیکی را برمیدارد. در صورت آسیب شدید بافتی، ممکن است بخشی از روده برداشته (Resection) و دو سر سالم به هم متصل شوند (آناستوموز). در برخی موارد خاص، ایجاد استوما (دهانه موقت خروج مدفوع از شکم) برای کاهش فشار بر دستگاه گوارش انجام میشود.
درمان اختصاصی در کودکان
انسداد روده در کودکان به دلایل مادرزادی مانند چرخش غیر طبیعی روده (مالرُتِیشن)، درهمروی (Intussusception) یا تنگی مادرزادی ایجاد می شود.
در این گروه سنی، درمان معمولاً شامل آبرسانی و اصلاح اختلالات الکترولیتی و در صورت نیاز مداخله جراحی ظریف و محافظهکارانه است. در برخی موارد مانند درهمروی، از تزریق هوا یا ماده حاجب از طریق رکتوم برای باز کردن انسداد بدون جراحی استفاده میشود.
مراقبتهای پس از درمان و پیگیری بیمار
پس از برطرف شدن انسداد، تغذیه بیمار بهصورت تدریجی و تحت نظر پزشک آغاز میشود. ابتدا از مایعات شفاف، سپس از رژیم نرم و در نهایت غذای معمولی استفاده میشود. پیگیریهای منظم برای بررسی احتمال عود انسداد، کنترل التهاب و بهبود عملکرد حرکات روده ضروری است.
عوارض، خطرات و پیامدهای انسداد روده

انسداد روده در صورت عدم تشخیص و درمان بهموقع، پیامدهای جدی و گاه غیرقابل جبرانی بر سلامت بیمار ایجاد می کند. این اختلال باعث توقف عبور محتویات گوارشی میشود و در نتیجه فشار داخل روده افزایش یافته، خونرسانی به دیواره روده مختل میگردد. تداوم این وضعیت منجر به نکروز (مرگ بافتی)، سوراخشدگی و عفونت سیستمیک می شود که نیاز به درمان فوری و مداخله پزشکی دارد.
۱. نکروز و از بین رفتن بافت روده
در انسدادهای شدید، کاهش جریان خون در دیواره روده سبب میشود سلولهای بافتی اکسیژن کافی دریافت نکنند. این وضعیت در نهایت منجر به مرگ بافت روده میشود. نکروز روده یکی از خطرناکترین عوارض انسداد است، زیرا با آزاد شدن سموم و باکتریها به جریان خون، خطر سپسیس (عفونت عمومی بدن) افزایش مییابد.
۲. سوراخشدگی (پرفوراسیون) روده
فشار بیش از حد ناشی از تجمع گاز و مایعات در قسمتهای مسدود شده، موجب پارگی دیواره روده می شود. سوراخشدگی معمولاً با درد شدید شکمی، تب بالا و التهاب گسترده صفاق (پریتونیت) همراه است. این وضعیت یک اورژانس جراحی محسوب میشود و در صورت تاخیر در درمان، احتمال مرگ بیمار افزایش مییابد.
۳. پریتونیت یا التهاب صفاق
پریتونیت زمانی رخ میدهد که محتویات آلوده روده به داخل حفره شکمی نشت کند. در این حالت، پاسخ التهابی شدید در بدن ایجاد میشود که به شوک سپتیک و نارسایی چند اندام منتهی می شود. درمان فوری با آنتیبیوتیکهای قوی و جراحی برای پاکسازی حفره شکمی ضروری است.
۴. عفونت سیستمیک و سپسیس
سپسیس یکی از جدیترین پیامدهای انسداد درماننشده است. ورود باکتریها و سموم به خون باعث التهاب گسترده در سراسر بدن میشود. در این مرحله، عملکرد ارگانهای حیاتی مانند کلیه، کبد و قلب مختل میگردد. مدیریت این وضعیت نیازمند مراقبت ویژه در بخش ICU و درمانهای آنتیبیوتیکی و حمایتی است.
۵. اختلال در جذب مواد غذایی و کاهش وزن شدید
در انسدادهای مزمن یا جزئی، ممکن است بیمار دچار کاهش جذب مواد مغذی، ویتامینها و املاح شود. این موضوع به مرور باعث ضعف عمومی، کمخونی و کاهش وزن قابل توجه خواهد شد. در چنین شرایطی، اصلاح رژیم غذایی و گاهی تغذیه وریدی لازم است تا وضعیت متابولیک بدن به تعادل بازگردد.
۶. احتمال عود یا چسبندگی پس از درمان
حتی پس از درمان موفقیتآمیز انسداد، احتمال تشکیل بافت فیبروزی (چسبندگی) در محل جراحی وجود دارد که در آینده موجب انسداد مجدد می شود. پیروی از توصیههای پزشک، تحرک کافی پس از جراحی و تغذیه مناسب در کاهش خطر عود بسیار موثر است.
۷. مرگ و میر در موارد پیشرفته
در صورت عدم درمان بهموقع، انسداد کامل روده ممکن است به نکروز گسترده، سپسیس و شوک منجر شود. طبق آمارهای پزشکی، نرخ مرگومیر در بیماران مبتلا به انسداد شدید یا تاخیر یافته بین ۱۰ تا ۳۰ درصد گزارش شده است؛ عددی که اهمیت تشخیص سریع و مراجعه فوری به پزشک را برجسته میکند.
بهترین راهکارها برای پیشگیری از چسبندگی روده
چسبندگی روده یکی از عوارض شایع پس از جراحیهای شکمی یا التهابات مزمن دستگاه گوارش است که در طول زمان باعث انسداد روده می شود. این عارضه در اثر تشکیل بافت فیبروزی بین اندامهای داخلی ایجاد میشود و معمولاً بدون علامت است تا زمانی که حرکت طبیعی روده را مختل کند. رعایت اصول جراحی ایمن، مراقبتهای بعد از عمل و سبک زندگی سالم به میزان قابل توجهی از بروز این مشکل جلوگیری می کند.
۱. انتخاب تکنیکهای جراحی کمتهاجمی
استفاده از روشهای لاپاراسکوپی به جای جراحی باز، یکی از موثرترین راهکارها برای پیشگیری از چسبندگی روده است. در این روش، برشهای کوچکتری ایجاد میشود و تماس بافتها با هوا و ابزار جراحی به حداقل میرسد. کاهش آسیب بافتی در حین عمل، از ایجاد بافت فیبروزی ناخواسته جلوگیری میکند.
۲. رعایت اصول استریل و کاهش التهاب بافتی
آلودگی یا التهاب در حین جراحی از عوامل اصلی تحریک بافت فیبروز است. جراحان با رعایت دقیق اصول آسپتیک، کنترل خونریزی و شستوشوی کامل حفره شکمی، احتمال بروز چسبندگی را کاهش میدهند. همچنین استفاده از محلولهای ضدالتهابی و ژلهای محافظ روده در برخی جراحیها توصیه میشود.
۳. تحرک زودهنگام پس از جراحی
بیحرکتی طولانی پس از عمل جراحی، جریان خون را کاهش میدهد و احتمال تشکیل چسبندگی را افزایش میدهد. برخلاف تصور رایج، حرکت ملایم و تدریجی بیمار از روزهای اولیه پس از جراحی، به بهبود عملکرد روده و کاهش التهاب کمک میکند. البته این موضوع باید زیر نظر پزشک و متناسب با نوع جراحی انجام شود.
۴. تغذیه مناسب برای حفظ سلامت بافتی
رعایت یک رژیم غذایی متعادل و سرشار از پروتئین، ویتامین C، روی و فیبر طبیعی نقش مهمی در ترمیم بافتها دارد. این مواد به بازسازی سلولی کمک کرده و احتمال تشکیل بافتهای فیبروزی غیرطبیعی را کاهش میدهند. نوشیدن آب کافی و پرهیز از یبوست نیز از فشار بیش از حد بر روده جلوگیری میکند.
۵. پیشگیری از عفونتهای شکمی و التهاب مزمن
بیماریهایی مانند آندومتریوز، کرون و دیورتیکولیت التهاب مداوم در حفره شکمی ایجاد می کنند و زمینهساز چسبندگی می شوند. کنترل این بیماریها از طریق درمان دارویی و پیگیری منظم با پزشک متخصص، یکی از کلیدیترین اقدامات پیشگیرانه است.
۶. اجتناب از جراحیهای غیرضروری
هرگونه جراحی شکمی، حتی سادهترین آن، ریسک ایجاد چسبندگی را دارد. بنابراین توصیه میشود تنها در مواردی که واقعاً نیاز به مداخله جراحی وجود دارد، عمل انجام شود. در موارد دیگر، درمانهای دارویی یا غیر جراحی در اولویت قرار گیرد.
۷. پیگیریهای منظم پس از جراحی
در هفتهها و ماههای بعد از جراحی، مراجعه منظم به پزشک برای بررسی وضعیت حرکات روده، درد شکمی یا علائم گوارشی غیرعادی ضروری است. تشخیص زودهنگام چسبندگی در مراحل اولیه، از پیشرفت آن به سمت انسداد روده پیشگیری میکند.
تغذیه و رژیم غذایی مناسب در بیماران مبتلا به انسداد روده
رژیم غذایی در بیماران مبتلا به انسداد روده نقش حیاتی در کنترل علائم، بهبود عملکرد گوارش و پیشگیری از عود بیماری دارد. نوع و میزان مواد غذایی مصرفی باید با توجه به شدت انسداد (کامل یا نسبی)، علت ایجاد آن و وضعیت عمومی بیمار تعیین شود. رعایت رژیم غذایی صحیح فشار مکانیکی بر رودهها را کاهش داده و روند بهبودی را تسریع می کند.
۱. اهمیت تغذیه مرحلهای در دوران درمان
در بیماران بستری یا افرادی که دچار انسداد حاد هستند، تغذیه دهانی معمولاً تا زمان بازگشت حرکات طبیعی روده متوقف میشود. در این مدت، مایعات و مواد مغذی از طریق تزریق وریدی (TPN) تامین میگردد.
پس از بهبود نسبی و بر اساس نظر پزشک، تغذیه مرحلهای آغاز میشود که شامل مراحل زیر است:
- مرحله اول: مایعات شفاف (آب، آب سیب صافشده، چای کمرنگ، آب برنج)
- مرحله دوم: مایعات کامل و نیمهمایع (سوپ صافشده، فرنی، شیر کمچرب)
- مرحله سوم: رژیم نرم و کمفیبر تا زمان تحمل کامل دستگاه گوارش
۲. رژیم کمفیبر در دوران نقاهت
فیبرهای غذایی اگرچه در حالت عادی برای سلامت روده مفیدند، اما در بیماران مبتلا به انسداد یا چسبندگی باعث افزایش حجم مدفوع و فشار بر دیواره روده می شوند.
در نتیجه، توصیه میشود از مصرف غذاهای زیر تا زمان بهبودی کامل خودداری شود:
- سبزیجات خام مانند کلم، کاهو و هویج
- میوههای خشک و آجیلها
- نان سبوسدار و غلات کامل
- حبوبات نفاخ مانند لوبیا و نخود
۳. مواد غذایی مناسب برای بیماران مبتلا به انسداد نسبی
در این بیماران، هدف تغذیه، کاهش تحریک مکانیکی و تسهیل عبور مواد غذایی است. مصرف غذاهای نرم، پورهشده و کمچرب توصیه میشود. برخی گزینههای مناسب عبارتاند از:
- برنج سفید نرم یا سوپ برنج
- سیبزمینی پخته یا پورهشده
- ماهی بخارپز یا مرغ بدون پوست
- ماست کمچرب و دوغ بدون گاز
- نان سفید نرم و بیدانه
۴. هیدراتهماندن بدن و مصرف مایعات کافی
کمآبی بدن یکی از مشکلات شایع در انسداد روده است. نوشیدن آب، آب میوههای طبیعی صافشده، چای کمرنگ و محلولهای الکترولیتی به حفظ تعادل مایعات کمک میکند. بیماران باید از نوشیدنیهای گازدار، کافئیندار و الکلی اجتناب کنند، زیرا موجب نفخ و تحریک حرکات نامنظم روده میشوند.
۵. وعدههای غذایی کوچک و مکرر
مصرف وعدههای کوچک در طول روز به جای سه وعده سنگین، به کاهش بار گوارشی کمک میکند. جویدن کامل غذا و خوردن آهسته، حرکت طبیعی روده را تسهیل کرده و احتمال انسداد مجدد را کاهش میدهد.
۶. پرهیز از غذاهای نفاخ و سنگین
مواد غذایی نفاخ مانند نوشابهها، پیاز، سیر، سبزیجات چلیپایی (کلم و گلکلم) و غذاهای سرخکردنی باید حذف شوند. این خوراکیها باعث تجمع گاز و افزایش فشار داخل شکم میشوند و علائم انسداد را تشدید می کنند.
۷. مشاوره تغذیهای تخصصی
بیماران مبتلا به انسداد یا چسبندگی مزمن باید بهصورت دورهای توسط متخصص تغذیه و گوارش ارزیابی شوند. تنظیم دقیق رژیم غذایی با توجه به شرایط فردی، نوع انسداد و سوابق جراحی، بهترین راهکار برای پیشگیری از عوارض و حفظ عملکرد طبیعی روده است.
اصول پیشگیری از بروز انسداد روده و بازگشت آن
انسداد روده از جمله بیماریهای جدی دستگاه گوارش است که در اثر چسبندگی، تومور، التهاب یا اختلالات حرکتی روده رخ می دهد. با وجود آنکه برخی عوامل زمینهای قابل کنترل نیستند، رعایت اصول تغذیهای، سبک زندگی سالم و مراقبتهای بعد از درمان احتمال بروز مجدد انسداد را به شکل چشمگیری کاهش می دهد. پیشگیری موثر مستلزم توجه همزمان به سلامت گوارش، تحرک بدنی و پیگیری منظم پزشکی است.
۱. حفظ عملکرد طبیعی روده با رژیم غذایی متعادل
رعایت اصول تغذیهای، نخستین گام در پیشگیری از انسداد و عود مجدد آن است. مصرف غذاهای سبک، کمچرب و سرشار از فیبر محلول مانند میوههای نرم (سیب پخته، موز رسیده)، جو دوسر و سبزیجات بخارپز، به تنظیم حرکات روده کمک میکند. در مقابل، پرهیز از غذاهای سنگین، سرخکردنی، پرچرب یا نفاخ برای جلوگیری از تجمع گاز و یبوست ضروری است.
۲. مصرف کافی مایعات در طول روز
نوشیدن آب به اندازه کافی باعث نرم شدن مدفوع و تسهیل عبور آن از رودهها میشود. بیماران باید روزانه حداقل ۸ لیوان آب یا مایعات بدون قند و گاز مصرف کنند. کمآبی بدن باعث کندی حرکات روده و افزایش خطر انسداد میشود. نوشیدنیهای کافئیندار یا الکلی به دلیل اثرات دهیدراتهکننده باید محدود شوند.
۳. تحرک منظم و فعالیت بدنی روزانه
بیتحرکی از عوامل اصلی اختلال در حرکات گوارشی است. انجام فعالیتهای سبک مانند پیادهروی، حرکات کششی یا یوگا به تحریک طبیعی حرکات پریستالتیک (انقباضات منظم روده) کمک میکند. در بیماران بهبودیافته از جراحی شکمی، شروع ورزش باید با مشورت پزشک و بهصورت تدریجی انجام شود تا از فشار بیش از حد به دیواره شکم جلوگیری شود.
۴. پیشگیری از یبوست مزمن
یبوست طولانیمدت زمینهساز چسبندگی و انسداد نسبی روده می شود. برای کنترل آن، مصرف فیبر محلول، سبزیجات پخته، میوههای نرم، روغن زیتون طبیعی و تحرک کافی توصیه میشود. در صورت نیاز، پزشک ممکن است ملینهای ملایم یا مکملهای فیبری را تجویز کند.
۵. اجتناب از جراحیهای غیرضروری شکمی
هر نوع جراحی در ناحیه شکم یا لگن احتمال ایجاد چسبندگی را افزایش میدهد. بنابراین، تنها در مواردی که درمان دارویی یا غیر جراحی مؤثر نیست، باید از مداخله جراحی استفاده شود. پزشکان با استفاده از روشهای کمتهاجمی مانند لاپاراسکوپی خطر بروز چسبندگی پس از عمل را تا حد زیادی کاهش می دهند.
۶. پیگیریهای منظم پزشکی و تصویربرداری دورهای
در بیمارانی که سابقه انسداد یا جراحی شکمی دارند، انجام بررسیهای دورهای شامل سونوگرافی یا سیتیاسکن شکم به تشخیص زودهنگام تغییرات غیرطبیعی کمک میکند. معاینه منظم توسط متخصص گوارش بهویژه در بیماران مبتلا به بیماریهای التهابی مانند کرون، نقش پیشگیرانه مهمی دارد.
۷. مدیریت بیماریهای زمینهای
اختلالاتی مانند بیماری کرون، آندومتریوز یا تومورهای شکمی خطر انسداد را افزایش دهند. درمان مستمر این بیماریها با داروهای ضدالتهاب، تنظیم هورمونی یا پیگیریهای تخصصی، احتمال انسداد مجدد را کاهش میدهد.
۸. آگاهی از علائم هشداردهنده بازگشت انسداد
شناخت علائمی مانند نفخ مداوم، تهوع، درد شکمی، یبوست شدید یا قطع گاز و مدفوع برای مراجعه سریع به پزشک ضروری است. تشخیص زودهنگام در مراحل اولیه، از پیشرفت انسداد و نیاز به جراحی جلوگیری میکند.
این اصول، زمانی بیشترین اثر را دارند که بهصورت مداوم و در بلندمدت رعایت شوند. تغییر عادات غذایی، تحرک کافی و پیگیری پزشکی منظم سه ستون اصلی در پیشگیری از بروز و بازگشت انسداد روده محسوب میشوند.
سوالات متداول درباره انسداد و چسبندگی روده
۱. انسداد روده دقیقاً به چه معناست؟
انسداد روده به حالتی گفته میشود که مسیر عبور مواد غذایی، گاز و مایعات در روده بهطور کامل یا نسبی مسدود میشود. این انسداد بهصورت مکانیکی (مانند وجود تومور، چسبندگی یا فتق) یا عملکردی (در اثر اختلال حرکات روده) ایجاد می شود.
۲. تفاوت انسداد روده کوچک و بزرگ چیست؟
انسداد روده کوچک معمولاً باعث درد ناگهانی، تهوع و استفراغ زودرس میشود، در حالی که انسداد روده بزرگ بیشتر با نفخ شدید و تاخیر در دفع مدفوع و گاز همراه است. درمان هر دو نوع، بسته به محل و شدت انسداد متفاوت است.
۳. چسبندگی روده چرا ایجاد میشود؟
چسبندگی روده معمولاً پس از جراحیهای شکمی یا به دنبال التهابهای مزمن مانند آپاندیسیت، آندومتریوز یا بیماری کرون ایجاد میشود. در این حالت، بافتهای داخلی شکم بهوسیله رشتههای فیبروزی به هم متصل میشوند و حرکت طبیعی روده را مختل میکنند.
۴. آیا چسبندگی روده همیشه نیاز به جراحی دارد؟
خیر. در بسیاری از موارد، چسبندگیها بدون علامت هستند و نیازی به درمان ندارند. فقط در صورت بروز انسداد کامل یا درد مکرر شکمی، جراحی برای آزادسازی بافتهای چسبنده انجام میشود.
۵. علائم هشدار دهنده انسداد روده چیست؟
علائم شایع شامل درد شکمی شدید، تهوع و استفراغ، نفخ، قطع گاز و مدفوع، و احساس پری مداوم در شکم است. در صورت مشاهده این علائم، مراجعه فوری به پزشک ضروری است، زیرا تأخیر در درمان میتواند خطرناک باشد.
۶. آیا رژیم غذایی در پیشگیری از انسداد نقش دارد؟
بله. رعایت رژیم غذایی متعادل، کمچرب و سرشار از فیبر محلول به سلامت روده و پیشگیری از یبوست کمک میکند. مصرف مایعات فراوان و وعدههای غذایی سبک نیز از فشار بیش از حد به دستگاه گوارش جلوگیری میکند.
۷. آیا انسداد روده میتواند خطرناک باشد؟
بله. در صورت عدم درمان، انسداد روده میتواند منجر به نکروز بافتی، سوراخشدگی روده، عفونت عمومی بدن (سپسیس) و حتی مرگ شود. به همین دلیل تشخیص و درمان زودهنگام اهمیت حیاتی دارد.
۸. آیا انسداد روده ممکن است دوباره بازگردد؟
بله، در برخی بیماران، بهویژه کسانی که سابقه جراحی شکمی یا چسبندگی دارند، احتمال بازگشت انسداد وجود دارد. رعایت توصیههای تغذیهای، تحرک کافی و پیگیری منظم پزشکی در کاهش خطر عود بسیار موثر است.
۹. تفاوت انسداد واقعی و انسداد کاذب چیست؟
در انسداد واقعی، مسیر فیزیکی روده بهدلیل وجود مانع (مانند تومور یا چسبندگی) بسته میشود. اما در انسداد کاذب یا عملکردی (ایلئوس فلجی)، روده دچار اختلال در حرکات طبیعی خود میشود بدون اینکه مانعی در مسیر وجود داشته باشد.
۱۰. چه زمانی باید به پزشک مراجعه کرد؟
در صورت بروز علائمی مانند درد شدید شکمی، تهوع مداوم، تب، توقف گاز و مدفوع یا نفخ بیش از حد، مراجعه فوری به متخصص گوارش یا اورژانس الزامی است. درمان زودهنگام از بروز عوارض خطرناک جلوگیری میکند.